Revista
Tratamiento quirúrgico combinado de cirugía resectiva y regenerativa en el tratamiento de periimplantitis
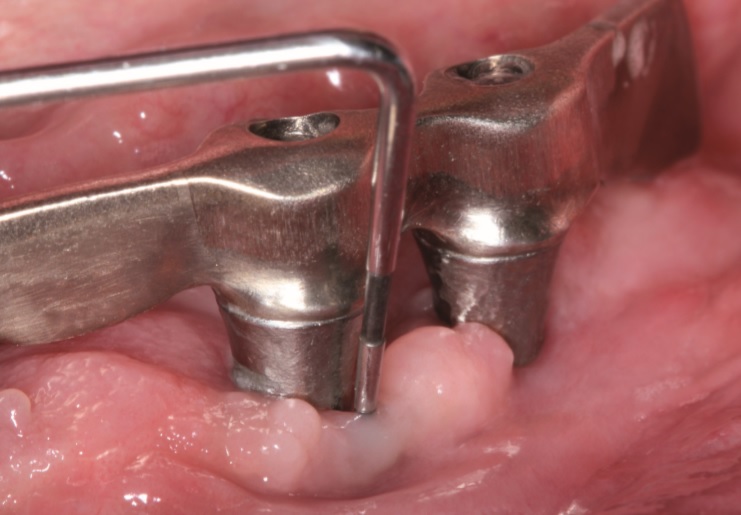
Las enfermedades periimplantarias son patologías inflamatorias de origen infeccioso que afectan a los tejidos que rodean el implante. Tienen una alta prevalencia y, actualmente, los tratamientos disponibles han mostrado poca eficacia en la resolución de la periimplantitis. Por eso, se ha propuesto una terapia quirúrgica combinada que contempla la regeneración ósea y la cirugía resectiva con implantoplastia en función de la anatomía del defecto. El objetivo, por tanto, de este informe de un caso es explicar el protocolo quirúrgico y los pasos clínicos de esta terapia combinada para el tratamiento de una lesión periimplantaria avanzada.
Autores: Frank Schwarz e Ignacio Sanz Sánchez (artículo cedido por SEPA)
Introducción
El uso de implantes dentales para soportar rehabilitaciones protésicas ha mostrado resultados satisfactorios en términos de la restauración de la función y de la estética, así como una alta supervivencia a largo plazo (Berglundh y cols. 2002). Sin embargo, los implantes dentales pueden perder hueso de soporte, incluso en los casos de una osteointegración satisfactoria. La principal causa de pérdida de hueso crestal alrededor de un implante es la inflamación local que se produce durante el desarrollo de las patologías periimplantarias. Estas enfermedades se definen como procesos inflamatorios en los tejidos que rodean un implante que se encuentra en función y osteointegrado, distinguiéndose dos entidades como distintos grados de severidad de la misma enfermedad: mucositis periimplantaria y periimplantitis.
La mucositis peiimplantaria se define como una lesión inflamatoria limitada a la mucosa que rodea el implante, mientras que en la periimplantitis la inflamación progresa hasta afectar al hueso crestal, con la consiguiente pérdida del mismo (Lindhe y Meyle 2008). Ambas patologías tienen una naturaleza infecciosa como consecuencia del acúmulo de un biofilm. Aunque las bacterias suponen el primer paso para el desarrollo de estas patologías, las características de la respuesta inflamatoria local y el desequilibrio entre bacteria y huésped son factores claves para el inicio del proceso destructivo que caracteriza a cada una de las entidades.
El objetivo, de este informe de un caso es explicar el protocolo quirúrgico y los pasos clínicos de una terapia combinada de cirugía resectiva y regenerativa para el tratamiento de una lesión periimplantaria avanzada.
Discusión
El tratamiento de las periimplantitis requiere un abordaje quirúrgico. Independientemente de la técnica que se emplee, siempre se eleva un colgajo para acceder al defecto, desbridar el biofilm y el tejido infectado y descontaminar la superficie del implante. Este proceso básico se puede combinar con recontorneado del hueso, tejidos blandos y/o implantoplastia (cirugía resectiva) o con una técnica de regeneración ósea (Claffey y cols. 2008; Heitz-Mayfield y Mombelli 2014).
Aunque la evidencia disponible es muy limitada para determinar cuál es la técnica quirúrgica de elección en términos de predictibilidad del tratamiento, se puede dar algunas recomendaciones. Las características morfológicas del defecto óseo periimplantario pueden ayudar a seleccionar la mejor técnica quirúrgica para ese defecto. En este contexto, se ha desarrollado una clasificación de defectos periimplantarios que puede ayudar a la hora de establecer un árbol de decisiones terapéutico (Schwarz y cols. 2010).
En cuanto al sistema de descontaminación de la superficie del implante, la literatura señala que no existen diferencias significativas entre las distintas tecnologías, por lo que se recomienda emplear aquel sistema que permita eliminar correctamente todo el biofilm y cálculo. En cuanto al tipo de técnica regenerativa, no está definido cuál es el mejor material de regeneración, si las membranas barrera ofrecen un valor añadido o si son preferibles las técnicas sumergidas (Claffey y cols. 2008; Figuero y cols. 2014).
Conclusión
El enfoque quirúrgico combinando una técnica resectiva y una regenerativa basándose en las características morfológicas del defecto, parece ofrecer un tratamiento predecible en términos de restauración de la salud periimplantaria. No obstante, se necesitan más estudios con un mayor número de pacientes y con seguimientos a largo plazo que confirmen esta afirmación.
Descargar artículo completo
También puede consultar el número 50 de DM El Dentista Moderno

Los representantes del colectivo HIDES Asturias han manifestado su profundo malestar ante una propuesta empresarial que "no solo no mejora las condiciones laborales actuales, sino que incluso plantea retrocesos en derechos básicos".

Gracias al acuerdo de colaboración entre DM-DENTISTA MODERNO y SEPES Bilbao 2025, te ofrecemos 50€ de descuento en tu inscripción al congreso completo. Para ello, introduce el código de descuento BONO-50€ e introduce tus datos para completar el registro. ¡Nos vemos en SEPES Bilbao 2025!

El Consejo General de Dentistas y la Fundación Dental Española han lanzado una campaña para concienciar a los ciudadanos de la importancia de cuidar la salud oral durante las vacaciones.

El Dr. Alberto Monje, Co-Director Médico en Clínica CICOM Monje, nos detalla algúnos de los beneficios que ofrece la implementacion del flujo digital, destacando la mejora en la comunicación con el laboratorio, así como en la precisioin y exactitud de los trabajos.

El uso de alineadores invisibles ha sido ampliamente tratado en la literatura de ortodoncia; sin embargo, aún faltan revisiones sistemáticas y meta-análisis que incluyan una gama amplia de estudios de esta área de la investigación en ortodoncia. El objetivo de la presente contribución es explorar y evaluar la literatura sobre estudios de alineadores invisibles, realizados en edades tempranas de los pacientes. Nuestros resultados sugieren que los artículos disponibles a la fecha presentan en general evidencia científica moderada, independientemente del diseño del experimento. Además, en nuestro análisis exploratorio se detectó algún grado de dependencia respecto de las variables reportadas (i.e., medidas cefalométricas), cuando se testea la heterogeneidad entre estudios. Por último, independientemente de la amplia gama de condiciones diferentes incluidas en los estudios analizados, la mayoría de ellos coinciden en que el tratamiento con alineadores invisibles puede abordar eficientemente la mayoría de las maloclusiones en niños y adolescentes.

En el acto institucional “Donde nacen las ideas: historias reales desde el ecosistema de incubación empresarial”, celebrado en la sede de INCYDE, se ha visibilizado el impacto real y tangible de un modelo pionero de innovación y cohesión territorial.

La Complutense sigue siendo la Universidad más solicitada de la Comunidad de Madrid para el curso 2025-26.

Con el objetivo puesto en simplificar la labor del clínico, el Congreso SEPA Barcelona 2025, que se celebrará del 26 al 29 de noviembre, ha diseñado para esta edición especial un programa práctico y con las últimas tendencias, gracias a la participación de expertos de reconocido prestigio mundial. Así lo avanza en esta entrevista el Dr. Alberto Monje, vocal de la Junta Directiva de SEPA, quien destaca además la perspectiva multidisciplinar de este encuentro en el que tanto la utilidad de las tecnologías emergentes, el uso de inteligencia artificial y el tratamiento de las enfermedades periimplantarias serán protagonistas.

Fumar o vapear no solo afecta a los pulmones, sino que también dificulta la cicatrización, reduce el oxígeno, altera el microbioma bucal y aumenta el riesgo de infecciones como la periimplantitis: una inflamación crónica que puede hacer fracasar el implante incluso años después.

