Revista
La anatomía del Síndrome de Apnea Obstructiva del Sueño (SAOS)
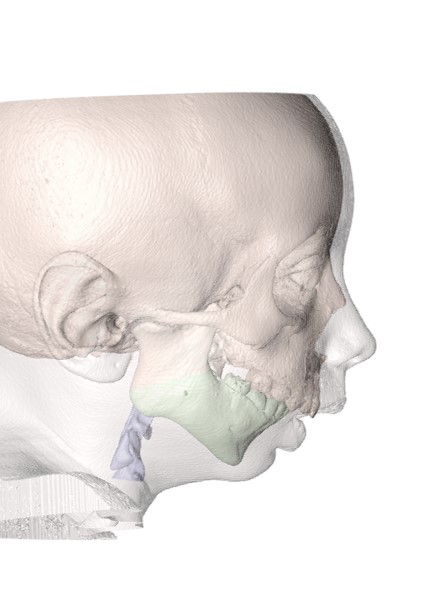
La evidencia actual respalda la asociación entre vía aérea superior y la anatomía craneofacial. Tal y como se extrae de este artículo, existen características anatómicas que se asocian a una mayor colapsabilidad del espacio faríngeo durante el sueño. Dada la implementación de los estudios de imagen 3D en las consultas odontológicas, el análisis detallado de la vía aérea superior en nuestros pacientes puede ser una herramienta muy útil para la detección precoz de la enfermedad. No obstante, son necesarios estudios de imagen más extensos y perfectamente protocolizados para confirmar esta relación entre anatomía y SAOS.
No obstante, son necesarios estudios de imagen más extensos y perfectamente protocolizados para confirmar esta relación entre anatomía y SAOS.
Autores: Pilar Rubio-Bueno, Ana Capote-Moreno, Noemí Murillo-Prieto y Luis Naval-Gías.
Introducción
El Síndrome de Apnea Obstructiva del Sueño (SAOS) es una enfermedad frecuente (1), y puede aparecer a cualquier edad, incluso en niños muy pequeños. Su prevalencia se ha cifrado en estudios muy recientes en un 24% de los varones y un 9% de las mujeres (2), y en el 2-4% de la población pediátrica.
Uno de los problemas relacionados con esta enfermedad es el infradiagnóstico; se estima que únicamente el 9% de los pacientes está diagnosticado. (1) Síntomas como el cansancio crónico, la somnolencia diurna, el ronquido asociado o no a episodios asfícticos, la hipertensión arterial (HTA) o la depresión refractaria a un tratamiento adecuado nos debe poner en alerta. En niños, es frecuente que la primera señal de alarma sea la existencia de un déficit de atención, hiperactividad, o un bajo rendimiento escolar. La obesidad parece más una consecuencia de la enfermedad, además de un factor de riesgo, pero no es una constante en todos los casos.
El SAOS se caracteriza por la existencia de pausas de apnea o hipopnea durante el sueño. La repetición de estas pausas a lo largo de la noche produce una hipoxemia intermitente, ya que la caída del oxígeno en sangre origina microdespertares (arousals) que restauran la ventilación, pero impiden el sueño reparador. La consecuencia de esta situación es la somnolencia diurna y el cansancio crónico, que están relacionados con un aumento de los accidentes de tráfico y de la accidentabilidad laboral y doméstica. Por lo tanto, es un problema de salud pública de primer orden.
Además, y debido a mecanismos etiopatogénicos complejos, esta enfermedad está relacionada con un aumento en la incidencia de enfermedades cardiovasculares, cerebrovasculares, metabólicas, diabetes tipo II, obesidad e HTA (refractarias al tratamiento convencional), depresión, impotencia, disminución de la libido, falta de concentración, cefaleas e incluso se ha relacionado con el cáncer y la muerte súbita, tanto en niños como en adultos. En el paciente pediátrico, el diagnóstico precoz es vital, ya que la enfermedad puede impedir el desarrollo normal físico e intelectual.
Crecimiento craneofacial y vía aérea
Jared Diamond, investigador norteamericano de UCLA enunció una hipótesis a la que denominó “Un gran salto adelante”. Esta teoría explica cómo evolucionó el tracto respiratorio del Homo Sapiens moderno para la adquisición del habla. El otorrinolaringólogo Terence M. Davidson, basándose en dicha hipótesis considera el SAOS como un efecto adverso de dicha evolución debido a los cambios producidos en la anatomía del tracto respiratorio. Dichos cambios anatómicos en los huesos del cráneo y de la cara le han posicionado en una situación más proclive a sufrir SAOS.
Según esta teoría, los huesos de la cara experimentaron, durante la evolución, un movimiento posterior; la mandíbula siguió al maxilar rotando hacia abajo y atrás, aplanando la cara; el paladar blando y el etmoides se acortaron. La lengua de esta manera se retroposicionó y pasó a ocupar una parte en la cavidad oral y otra parte en la orofaringe. El tamaño de la lengua no involucionó como el de los maxilares, manteniéndose sus proporciones. Además, la angulación de la base del cráneo se hizo mayor. La laringe descendió y pasó a colocarse aproximadamente a nivel de la cuarta vértebra cervical. El foramen magno se situó en una posición más adelantada de tal manera que se redujo el espacio disponible para la faringe. (3,4) Estos cambios en el esqueleto craneofacial originarían que los tejidos blandos se situasen de una manera que puedan, más fácilmente, obstruir la vía aérea durante el sueño. El descenso de la laringe ha convertido a la vía aérea en más larga, curvada, más estrecha y por ende, más colapsable. (5)
Una disarmonía craneofacial en un individuo (niño o adulto) puede ser un factor predisponente a SAOS ya que la relación anatómica entre las estructuras esqueléticas y los tejidos blandos va a ser determinante en la permeabilidad de la vía aérea. (6, 7) Estructuralmente la faringe puede considerarse un tubo de tejido blando rodeado de un armazón óseo: base craneal, columna vertebral, septo nasal, maxilares y el hueso hiodes. La tensión y el tamaño de los tejidos blandos estará relacionada a su vez con el tamaño y la posición de los tejidos duros que contribuyen a la forma y a las dimensiones de la vía aérea superior (VAS). De esta manera, las características morfológicas y dimensionales de la VAS cambiarán con el crecimiento de los tejidos duros y blandos craneofaciales. (8)
Tal y como apunta Schendel (9), de la Unidad de Medicina del Sueño de Stanford, muchos autores han investigado la posible relación entre el patrón respiratorio y vía aérea con el desarrollo de la morfología craneofacial y la maloclusión. Pese a la gran cantidad de artículos sobre respiración, deformidades craneofaciales y SAOS la relación exacta entre ellas continúa siendo aún desconocida. Mientras que unos autores (7) establecen que sí existe una asociación entre disarmonía craneofacial y trastornos del sueño otros refutan dicha relación. Christian Guilleminault, padre de la Unidad de Medicina del Sueño de Stanford, apunta a que alteraciones en la respiración (función), como las debidas a un trastorno obstructivo, pueden generar cambios en la estructura ósea craneofacial, en los maxilares, lengua y hasta producir modificaciones en la postura de la cabeza. Una disfunción respiratoria frecuente o una desviación en el tabique nasal podrían originar un flujo nasal disminuido, un cambio de un patrón nasal a uno oral y a la consiguiente aparición de compensaciones anatómicas como un maxilar comprimido, una postura más baja de la lengua, una extensión del cuello o una posterrotación mandibular. (10). Este mismo autor enuncia que desde el nacimiento existe una continua y compleja interacción entre las funciones oro-nasales (respiración, succión, deglución, masticación) y el crecimiento orofacial. Establece que, si se dan anomalías funcionales en las primeras etapas de la vida, se aumentará el riesgo de poder sufrir cambios anatómicos en las estructuras óseas (que son el soporte de la VAS) y por lo tanto, mayor será el riesgo de colapso de la misma, especialmente durante el sueño. (11)
En la misma línea, David Hatcher (12), radiólogo especializado y de referencia en radiología dental y maxilofacial, pone de manifiesto que cambios en un patrón de respiración nasal normal durante el periodo de crecimiento activo pueden afectar al desarrollo del esqueleto craneofacial. Por ejemplo, la dimensión anteroposterior de la VAS se ha visto que tiene una relación proporcional con el crecimiento de los maxilares y del patrón de crecimiento facial. Un maxilar y una mandíbula pequeños con un crecimiento facial en sentido horario, tendrán como resultado una vía aérea deficiente. También establece que un flujo nasal severamente disminuido puede inducir a la aparición de compensaciones anatómicas a nivel de cara, cuello y tener consecuencias en la oclusión. Modificaciones estructurales como consecuencia de una alteración en el patrón respiratorio pueden incluir una posterorrotación de la mandíbula, falta de sellado labial, aumento del espacio interoclusal, una altura facial anterior aumentada, una posición más baja del hueso hiodes, una posición más adelantada o más inferior de la lengua, cambio de un patrón de respiración de nasal a oral, extensión anterior de la cabeza y del cuello, un aumento del ángulo del plano mandíbular, un aumento del ángulo del plano oclusal, una compresión maxilar, una mordida cruzada posterior, una oclusión de clase II y un patrón de crecimiento en sentido horario, entre otras. Considera que cuando existe un patrón de crecimiento aberrante el resultado final podrá dar lugar a la aparición de un fenotipo muy conocido por médicos y odontólogos denominado “facies adenoidea”. (Figura 1, 2)
Diagnóstico por imagen en SAOS
El “golden standard” en el diagnóstico del Síndrome de Apnea/Hipopnea Obstructiva de Sueño (SAHS) es la polisomnografía (PSG) hospitalaria nocturna. Sin embargo, esta prueba pese a los múltiples canales de información que aporta, no permite visualizar en qué región/es anatómicas puede tener lugar una obstrucción de la vía aérea superior (VAS). El nacimiento de la tecnología tridimensional (3D) mediante tomografía computarizada (TC), Cone Beam (CBCT) o resonancia magnética (RM), así como el uso de software especializados han permitido el análisis minucioso de la vía aérea superior (VAS) en los últimos años. Estos programas permiten calcular de una manera semiautomática los parámetros que más pueden afectar a la vía aérea: su longitud, el volumen total, el área y el área transversal mínima con sus dimensiones anteroposterior y lateral. (13) Figura 3
Tanto para la TC como para la RM, el paciente se encuentra en posición supina durante la prueba, pero para el CBCT, el paciente permanecerá sentado. (14) EL CBCT requiere una menor radiación que TC y se puede emplear tanto en pacientes adultos como niños. Para Hatcher, el CBCT comparado con la TC, tiene una relación riesgo/beneficio favorable para multitud de aplicaciones craneofaciales incluyendo la adquisición de las imágenes 3D de la vía aérea y de sus estructuras asociadas. (12) La TC implica un mayor coste y radiación, por lo que se reservaría para pacientes que van a someterse a cirugía y/o que presenten malformaciones craneofaciales severas. (15). Desde hace unos años, para la práctica diaria dental, los odontólogos están incorporando en las consultas máquinas de CBCT gracias a que dichas máquinas son relativamente pequeñas y son accesibles económicamente (más que una TC).
Las pruebas de diagnóstico por imagen constituyen un complemento a una historia clínica, una exploración física y por supuesto, a una PSG hospitalaria nocturna. Otras pruebas también empleadas en SAHS son la nasofaringoscopia y el D.I.S.E (Drug Induced Sleep Endoscopy), entre otras.
Desde los primeros años del estudio del SAHS mediante técnicas radiográficas, se empleó la telerradiografía lateral de cráneo (TLC) por ser un método accesible, sencillo de interpretar, reproducible y económico pero cuenta con el principal inconveniente de que proporciona una imagen en dos dimensiones que no representa la anatomía tal y como existe en la naturaleza (12). Además, de ser una prueba que no se realiza durante el sueño (16) no es tampoco capaz de permitir analizar el plano axial que es el verdaderamente perpendicular al flujo de aire y se opondría su paso (17) ni permite evaluar cambios volumétricos producidos en la vía aérea. (18)
Debido a razones como la mayor precisión a la hora de reproducir la vía aérea de forma real, sin superposiciones y a su capacidad para medir los cambios volumétricos, los métodos de diagnóstico en 3D son considerados superiores a la TLC. (14)
Entre los métodos radiográficos se dispone de la TC y del CBCT, pero hay que tener en cuenta que la posición del paciente durante la adquisición de las imágenes difiere (decúbito supino o sentado). La gravedad ejercerá un mayor efecto sobre los tejidos de la vía aérea cuando el paciente está tumbado, generando diferencias volumétricas entre los estudios que emplean TC o CBCT. (19)
También hay que tener en consideración que la inmensa mayoría de los artículos científicos publicados, los estudios están realizados con pacientes despiertos cuando se conoce que la anatomía y la fisiología de la vía aérea es distinta en un sujeto cuando está despierto o dormido. (14)
Otro aspecto que merece atención es que la posición y la forma de la lengua es dinámica y cambia con la respiración; de ahí la necesidad de controlar los movimientos respiratorios durante la adquisición de las imágenes 3D. (6)
Así mismo, la postura de la cabeza también va a afectar a las dimensiones de la orofaringe y al análisis volumétrico y transversal de la vía aérea. Dichas dimensiones pueden cambiar en función de que el paciente posicione la cabeza hacia delante o hacia atrás. Se pone, por tanto, de manifiesto la importancia de capturar las imágenes con una posición natural de la cabeza, además de la ya mencionada posición neutra de la lengua. (20)
Además, a la hora de analizar/procesar las imágenes, estas se deben orientar en los 3 planos del espacio y establecerse unos límites para la medición de la VAS (20). En la literatura científica publicada se observan diferencias en la delimitación de la VAS que dificulta una comparación óptima entre los artículos. (21)
En 2003 Li et al, encontraron que el parámetro anatómico más relevante en los pacientes con SAHS era el espacio retropalatal (RP). Establecían la dimensión lateral del RP como la característica que más podía comprometer el calibre de la vía aérea. Dicho espacio RP, junto con el retroglosal (RG) eran predictores del IAH/RDI. (22) Ogawa et al, en 2007 demostraron la relación que existe entre el área transversal de vía aérea y la probabilidad del SAHS estableciendo que valores de área transversal menores de 52 mm2 se relacionan con un alto riesgo de padecer SAHS, valores de 52 a 100 mm2 se asocian a un riesgo moderado y una dimensión transversal mayor de 110 mm2 con un riesgo leve de padecer SAHS. (23) En 2008 Barkdul et al establecieron una correlación entre el SAHS y la vía aérea transversal a nivel retroglosal cuando ésta era inferior al 4% del área transversal a nivel del anillo cérvico-mandibular. (24)
En 2009, Hora et al pusieron de manifiesto que el diámetro transversal de la vía aérea nivel retroglosal medido con RM era un factor predictor de la presencia y severidad de un SAOS. Una dimensión transversal lateral a nivel retroglosal mayor de 12 mm, era suficiente descartar para descartar la existencia de un SAHS severo. (25)
En 2009 Abramson et realizan un estudio con TC con el objetivo de establecer datos normales de tamaño y forma de la VA en relación con la edad y el sexo. Como conclusiones establecen que los adultos, en comparación con los niños, tienen una VAS más ancha, más larga, de forma más elíptica, menos uniforme y con una orientación mayor en sentido lateral. (8)
En 2010, este mismo grupo publica otro estudio también mediante TC en el que establecen como factores predictores de SAHS: la longitud y la forma de la VAS. Una vía aérea cuya longitud esté aumentada estará asociada a la presencia de un SAHS ya que sugieren que este parámetro es una posible causa de resistencia al flujo aéreo en estos pacientes, de acuerdo a la ley de Poiseuille. De acuerdo a esta ley, se considera la VAS un cilindro y en él, la resistencia al flujo de aire es directamente proporcional a la altura e inversamente proporcional al radio elevado a la cuarta potencia. Por consiguiente, vías aéreas más anchas y cortas ofrecen menos resistencia al flujo de aire. Aquellas vías aéreas más redondas a nivel del espacio retroglosal estaban asociadas a una mayor severidad de SAHS que aquellas que eran más elípticas y estaban orientadas en sentido mediolateral. (26)
En 2012 Schendel et al estudian el crecimiento y desarrollo en 3D de la VAS empleando un CBCT para establecer valores normales de tamaño y forma de la misma a diferentes edades. Tienen como objetivo conocer cómo transcurre el desarrollo y el crecimiento de la vía aérea en niños y los cambios que acontecen en los adultos para tratar de forma más eficaz a ambos grupos etarios. Obtienen como resultado que, conforme los individuos van creciendo, tiene lugar un aumento de todos los parámetros relacionados con la VAS, tales como el volumen total, la longitud o el área de la VAS, entre otros. Desde los 20 años de edad hasta aproximadamente los 50 años, dichos parámetros se mantienen estables. Pero desde la sexta década de la vida, los parámetros caen de forma dramática. Observan que la edad afecta al área mínima transversal o “choke point” de forma contundente según muestran los datos. La longitud y el volumen disminuyen con la edad, con una relación moderada. Sin embargo, la mayor parte del descenso del volumen total está representada por esa disminución del “choke point” que acontece con la edad. (14)
En 2016 destaca la revisión sistemática sobre la anatomía en pacientes con SAHS en adultos realizada por Chen et al. La conclusión de esta revisión es que la característica anatómica de la VAS más relevante en relación con la patogénesis del SAHS es un área transversal mínima reducida. Establecen el área mínima transversal en sentido transversal y lateral como el principal hallazgo anatómico que diferencia la vía aérea de pacientes con SAHS y de los sujetos sanos. Encuentran que dicha área mínima transversal es menor en pacientes con SAHS que en pacientes controles. (21)
En 2017, Neelapu et al publicaron un metaanálisis sobre la morfología craneofacial y de la vía aérea en adultos empleando medidas cefalométricas. Según este estudio las variables anatómicas más afectadas en los pacientes con SAHS con respecto a pacientes sanos son: un incremento de la altura facial anterior total, un área faríngea reducida y una posición más baja del hiodes. El resto de diferencias cefalométricas (ángulo de la silla y longitud de la base craneal disminuidos, maxilar y mandíbula más pequeños y mandíbula retruída, paladar blando y lengua aumentados) debido a la heterogenicidad de los estudios no pueden asociarse tan directamente a SAHS. (9) En la actualidad, la tendencia es la de realizar los estudios induciendo al paciente al sueño (mediante fármacos que no alteran la respiración) y adquiriendo las pruebas de imagen mientras tiene un episodio apneico, como el llevado a cabo por Chousangsuntorn et al. Parten de la premisa de que con el paciente dormido se registrarán más hallazgos anatómicos patológicos que de una imagen tomada mientras el paciente está despierto. (27)
Descargar artículo completo
También puede consultar el número 42 de DM-El Dentista Moderno.

El especialista en tecnologías de imagen dental anuncia las nuevas tecnologías dentro del ecosistema digital de Dexis, una plataforma impulsada por inteligencia artificial que conecta cada paso del flujo de trabajo digital, desde el diagnóstico hasta la entrega.

En un solemne acto, celebrado en el Salón de PSN (Previsión Sanitaria nacional) en Génova 26, Madrid el 19 de junio y presidido por el Prof. Antonio Bascones.

Ambas compañías unen sus fuerzas para redefinir la investigación, el desarrollo y la formación en odontología moderna, combinando la excelencia científica con la experiencia práctica en el tratamiento.

El trabajo, fruto de la colaboración entre expertos en ortodoncia, radiología dental y desarrollo craneofacial, define las directrices para un uso racional y personalizado de las técnicas de diagnóstico por imagen, con el objetivo de intervenir eficazmente en las primeras etapas del desarrollo dentomaxilofacial.

El Dr. José Mª Martínez-González, responsable de la sexta edición de esta publicación, destacó la protección internacional que ha adquirido este libro y la amplia participación de profesionales del campo universitario nacional e internacional, así como de diferentes hospitales.

En la quinta edición de las Olimpiadas de Higiene Bucodental, la medalla de oro fue para María Buza, estudiante de 2º curso del IES Palamós (Girona); medalla de plata para Marina Ovejero también de 2º curso del IES Fuensanta de Córdoba y medalla de bronce para Lourdes María Serrano de CPIFP Los Viveros de Sevilla.

La corporación municipal ha reconocido la contribución al desarrollo de la capital grancanaria de "una corporación comprometida con la excelencia profesional, la ética y la protección de los pacientes", destacando el papel del COELP en la "promoción de la salud comunitaria".

La doctora Sofía Rodríguez Moroder explica por qué estamos más cansados en verano si dormimos más.

Desde DentalRéplica nos cuentan cómo se implementa el flujo digital integral entre el laboratorio dental y la clínica.

