Revista
Implantes insertados de forma inmediata en el lecho post-explantación de implantes fracasados. Estudio de cohortes retrospectivo con un seguimiento de hasta 9 años
La inserción inmediata de implantes en lugares donde otros implantes han fracasado es un hecho habitual en las consultas dentales actualmente. En este artículo se muestra un protocolo que presenta una alta predictibilidad con un seguimiento a largo plazo. El propósito de este estudio es la actualización de datos de una cohorte retrospectiva de implantes dentales insertados en lugares de explantación afectados por peri-implantitis de forma inmediata.
Autor: Dr. Eduardo Anitua
Introducción
Actualmente, la implantología dental es un procedimiento con alta predictibilidad, según las últimas revisiones sistemáticas y metaanálisis al respecto. En estas publicaciones se reportan tasas de supervivencia acumuladas superiores al 95% después de 5 años y superiores al 90% después de 10 años de seguimiento1-2. Estos datos de supervivencia arrojan un dato importante y es la presencia de un número de implantes que no sobreviven por razones eminentemente infecciosas (peri-implantitis), existiendo además otras causas de fracaso: fractura de tornillos en el interior de los implantes sin posibilidad de extraerlos, fractura de implantes o incapacidad de ser rehabilitados una vez insertados2. Las cifras actuales de peri-implantitis se sitúan en el 9% cuando se utiliza el implante como unidad para el análisis y en el 19,83% cuando se realiza el análisis en base al paciente3-4. La peri-implantitis se considera hoy en día como una patología peri-implantaria inflamatoria donde se produce pérdida ósea como consecuencia final del proceso y que se encuentra influenciada por factores de riesgo como el hábito tabáquico, diabetes mellitus, mala higiene oral y el pobre diseño de las prótesis con un mal ajuste de los componentes y perfiles de emergencia inadecuados.4
En algunas ocasiones, los implantes pueden no ser susceptibles de tratamientos conservadores, siendo en este caso la extracción del implante la única opción posible, como los casos en los que la peri-implantitis ha generado un defecto mayor del 50% del volumen del implante, es refractaria al tratamiento convencional (quirúrgico o conservador) o implantes con una posición imposible de rehabilitar.5-6
Los métodos convencionales de extracción de implantes (trefinado, retirada de hueso con fresa y luxación del implante) producen defectos amplios en el lecho donde se encontraba el implante que imposibilita en la mayoría de las ocasiones que pueda ser colocado un nuevo implante en la misma zona de la extracción, al menos en el mismo acto quirúrgico.
Para solventar este problema de rehabilitación tras el fracaso de un implante dental nace el concepto de extracción atraumática del implante dental, pudiendo extraer el implante de forma conservadora con el lecho donde asienta y posibilitando en muchos casos la inserción de un nuevo implante en el mismo acto quirúrgico6,7. La técnica de extracción del implante a contra-torque ha demostrado una alta predictibilidad para romper la unión hueso-implante con un mínimo trauma en comparación con los métodos convencionales (fresas o trefinas). Con la técnica se permite además en algunos de defectos peri-implantarios tipo I y II la nueva inserción de otro implante en el mismo lugar y acto quirúrgico al conservar al máximo el lecho óseo, siendo este segundo implante colocado predecible, con una buena supervivencia y escasa pérdida ósea marginal, con un seguimiento de hasta 3 años.6-8
El estudio retrospectivo que presentamos en este trabajo, pretende mostrar la supervivencia a largo plazo (hasta 9 años) de los implantes re-implantados en un lecho post-explantación afectados por peri-implantitis.
Resultados
La corte inicial de partida se componía de 17 pacientes con 22 implantes , pero durante la actualización de los datos, 2 pacientes y 4 implantes se eliminaron de la muestra debido a la ausencia de nuevos datos por ausencia de visitas de seguimiento. Por ello, la muestra final del estudio se compone de 15 pacientes y 18 implantes dentales.
Los datos demográficos y las variables clínicas se muestran en la Tabla 1. Como puede verse en la misma, la mayoría de los implantes son rehabilitados con prótesis completas y parciales y el tiempo de seguimiento de los implantes estudiados se sitúa en una media de 7 años (siendo el rango de 1 a 9 años).
Es un hecho también que la mayoría de los nuevos implantes insertados presentan un diámetro mayor que el del implante retirado, siendo la media 0,74 mm mayores (rango 0,25 -2,5 mm). La longitud de los implantes reimplantados fue mayor en 19 casos, con una media de 1,16 mm mayor (rango 0 – 4 mm).
En el tiempo de seguimiento, únicamente un implante fracasó, que ya fue descrito en la primera corte reportada (a los 10 meses de su inserción), en el tiempo posterior de actualización de datos no se ha descrito ninguna nueva pérdida de implantes. La pérdida ósea mesial media de la primera corte fue de 0,92 mm (+/- 0,12) y la pérdida ósea distal media de los implantes fue de 0,94 mm (+/- 0,15) . En la actualización de datos, la media de la pérdida ósea crestal ha sufrido un incremento de 0,41 mm, pudiendo observarse la evolución de la misma en función el tiempo en la figura 1. Tal como podemos apreciar en la figura, se hace evidente que la mayor pérdida ósea se produce en los primeros años, mostrándose a partir del segundo año una estabilización de la misma.
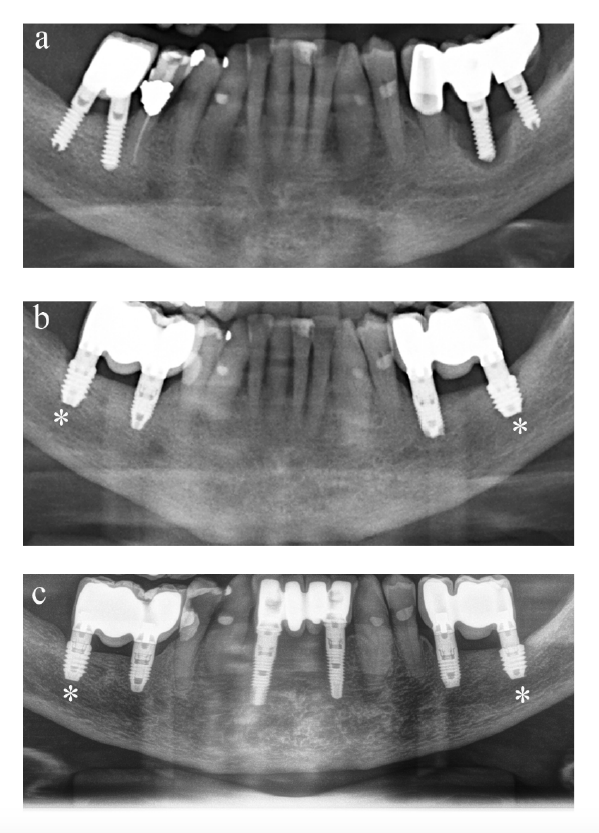
En la figura 2 se muestra además un caso representativo de los incluidos en el estudio.
Conclusiones
Los resultados del presente estudio muestran la predictibilidad elevada a largo plazo de los implantes insertados en el lugar de explantación de otro implante afectado por peri-implantitis. No obstante, nuevos estudios con mayor seguimiento y mayor número de pacientes son líneas de investigación futuras necesarias.
Descargar artículo completo
También puede consultar el número 53 de DM El Dentista Moderno

El Dr. Pedro Guitián, Director Médico y fundador de la Clínica Guitián (Knotgroup) y ZAGA Center de Vigo, nos habla sobre la transformación que conlleva la incorporación del flujo digital en la clínica dental, apuntando al paciente como el mayor beneficiario de este proceso digital.

A partir de esta promoción, los egresados del programa obtendrán, además de su título universitario, la acreditación como Especialistas en Prostodoncia por la European Prosthodontic Association.

Desde la Sociedad Española de Cirugía Bucal (SECIB) felicitan a todos los aspirantes "por la dedicación, disciplina y esfuerzo demostrados a lo largo de este proceso, reflejo del compromiso con la excelencia que caracteriza a nuestra comunidad".

El experto Dr. Emilio Rodríguez será el responsable de impartir esta formación teórico-práctica que tendrá lugar el 26 de septiembre en Madrid.

La red dental suma ya siete clínicas dentales en la Comunidad Valenciana, consolidando su apuesta por la Odontología Slow, en calma y más humana.

La Organización Médica Colegial ha renovado el protocolo general de colaboración con los Consejos de Dentistas, Farmacia y Veterinaria para la coordinación e implementación del Programa de Atención Integral al Profesional Sanitario Enfermo, adaptado a las necesidades de cada profesión, en base a la experiencia y éxito del Programa de Atención Integral al Médico Enfermo (PAIME) desarrollado por los colegios de médicos desde hace más de 25 años.

La Inteligencia Artificial implementada en sistemas que permiten el control de determinados tratamientos garantiza la continuidad de estos durante el verano, incluso a distancia.

La Asamblea Mundial de la Salud (WHA78) concluyó con una nota constructiva, con varios acuerdos mundiales notables para promover la equidad en la salud y la resiliencia de los sistemas de salud en todo el mundo.

La detección y corrección temprana de hábitos como la respiración bucal o la masticación inadecuada puede reducir significativamente la necesidad de ortodoncia en etapas posteriores del desarrollo infantil.

