Revista
Impacto de la salud oral en la salud sistémica en tiempos de pandemia
 Cada día está más claro que la salud oral es fundamental para mantener un estado de bienestar en general. En esta revisión bibliográfica podremos conocer no sólo el importante papel que juega la microbiota como nexo de unión entre la salud oral y la sistémica, sino también los problemas de salud oral derivados del uso prolongado –y en algunos casos inadecuado– de la mascarilla.
Cada día está más claro que la salud oral es fundamental para mantener un estado de bienestar en general. En esta revisión bibliográfica podremos conocer no sólo el importante papel que juega la microbiota como nexo de unión entre la salud oral y la sistémica, sino también los problemas de salud oral derivados del uso prolongado –y en algunos casos inadecuado– de la mascarilla.
Autora: Olalla Otero
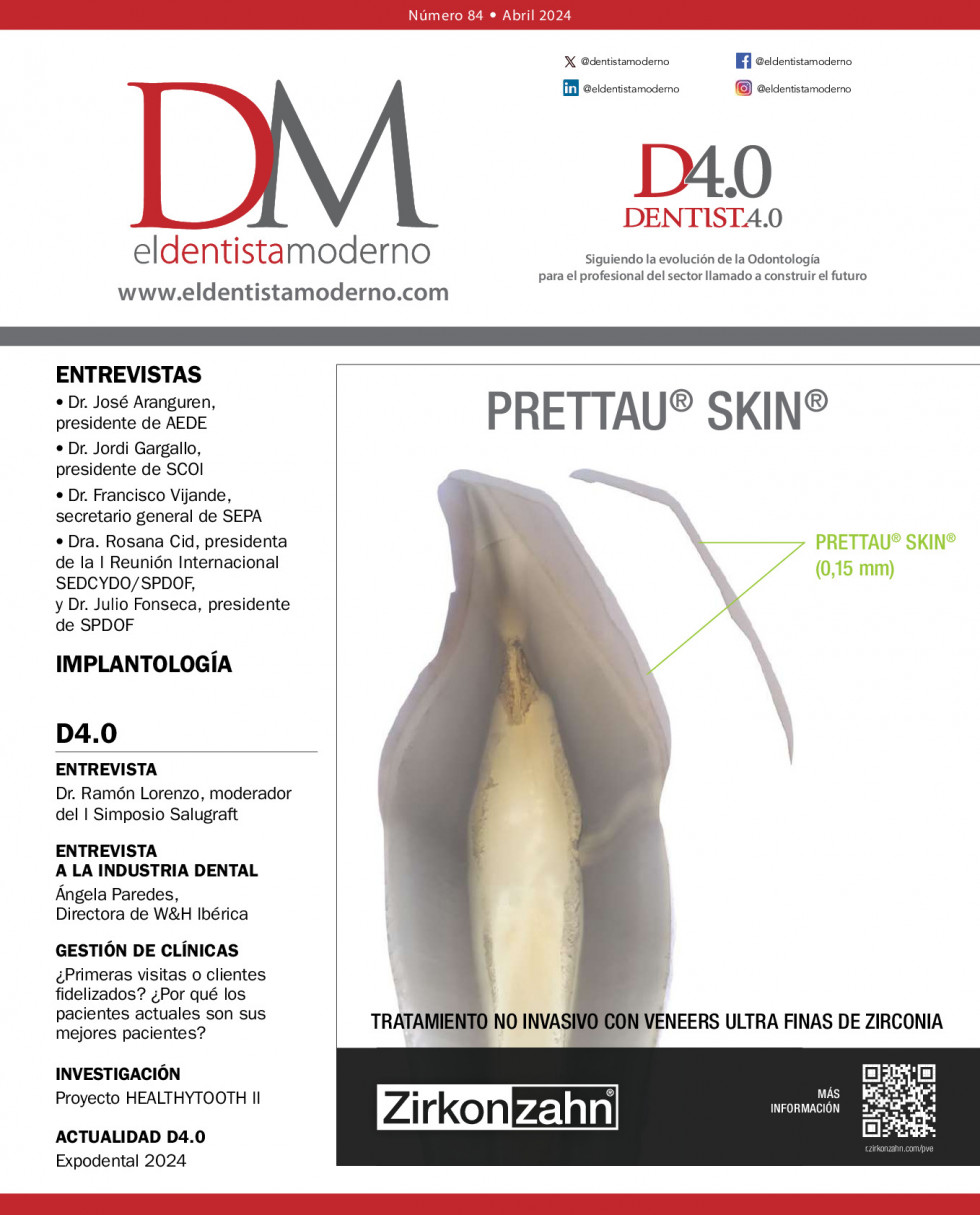
Cada día está más claro que la salud oral es fundamental para mantener un estado de bienestar en general. De hecho, está descrito el impacto negativo que tiene una mala salud oral en diferentes patologías crónicas, como puede ser la diabetes, los trastornos cardiovasculares o pulmonares, entre otros (Botros 2020). En este sentido, la microbiota juega un papel importante como ese nexo de unión entre la salud oral y la sistémica.
La microbiota oral está compuesta por bacterias, virus, hongos, arqueas y protozoos. En cuanto a la fracción bacteriana de nuestra microbiota oral, la conforman más de 700 especies. La gran variedad de nichos que proporciona la cavidad oral, formada por tejidos mucosos y la superficie de los dientes, da lugar a una enorme diversidad y una organización espacial de los microorganismos que es característica de este microbioma. En la cavidad oral, predominan las bacterias anaerobias facultativas, mientras que en el área subgingival, al reducirse la concentración de oxígeno, son más abundantes microorganismos anaerobios estrictos (Duran-Pinedo 2021).
Además, en la superficie oral se forman estructuras tridimensionales donde intervienen distintas especies bacterianas, aunque también pueden participar otros microorganismos, como la Cándida. Cuando estos biofilms son eubióticos, es decir, que se encuentran en equilibrio, favorecen la homeostasis y la salud del hospedador. Pero si hay un desequilibrio entre especies comensales y patógenas, es decir, cuando se da un estado de disbiosis, tiene lugar un incremento de señales proinflamatorias que favorecerá diferentes patologías orales (Lamont 2018).
Una de ellas tiene que ver con la inflamación de la encía y la gingivitis. Cuando el sobrecrecimiento de ciertos microorganismos como Treponema denticola, Aggregatibacter actinomycetemcomitans, Fusobacterium nucleatum o Porphyromonas gingivalis, entre otros, escapan al control del sistema inmune, se produce una inflamación crónica y se destruye el tejido periodontal, dando lugar a la periodontitis. Esta respuesta inflamatoria local, e incluso alguno de los microorganismos patógenos, pueden alcanzar órganos distales, lo que explica la asociación entre periodontitis y diversas patologías (Genco y Sanz 2020).
Otra de las patologías que se han relacionado con la disbiosis oral es la diabetes mellitus. Algunos estudios sugieren que la periodontitis tendría un papel importante en la incidencia de la diabetes de tipo 2 y el mayor riesgo de sufrir diabetes gestacional. La inflamación sistémica causada por la periodontitis contribuye a la resistencia a la insulina y explica el peor control glucémico que presentan los pacientes con este problema de salud oral (Genco 2020).
En el caso de la enfermedad de Alzheimer se ha descrito un mecanismo que relacionaría la disbiosis oral con la neurodegeneración. Los patógenos orales y las sustancias tóxicas que estos producen, como los lipopolisacáridos (LPS) de la membrana de bacterias gram negativas, llegarían a la circulación sistémica y, bajo ciertas condiciones, podrían atravesar la barrera hematoencefálica, produciendo neuroinflamación y la formación de depósitos de proteína β-amieloide. Esta neuroinflamación contribuye al deterioro cognitivo en los pacientes que padecen esta patología neurodegenerativa. Incluso se han detectado LPS provenientes de bacterias orales formando parte de las placas amieloides en el cerebro de estos pacientes (Liccardo 2020).
Microbiota oral y SARS-CoV-2: “boca de mascarilla”
Estamos atravesando un duro momento a nivel sanitario debido a la pandemia del SARS-Cov-2, que ha vuelto a poner de manifiesto lo sumamente importante que es mantener un buen estado de salud.
Tener una microbiota oral alterada, por ejemplo a causa de una periodontitis, incrementa el riesgo de sufrir una neumonía u otras complicaciones durante un ingreso hospitalario (Shamsoddin 2020, Yang 2020). El paso de patógenos periodontales desde la boca hasta las vías respiratorias puede verse favorecido con el reflejo de la tos o el aumento de las inhalaciones bajo condiciones anormales; así como, por la ventilación mecánica (Bao 2020).
Además, se ha evidenciado que algunas de las bacterias anteriormente citadas causantes de esta patología oral, como F. nucleatum o P. gingivalis, provocan el incremento de citoquinas proinflamatorias a nivel del epitelio respiratorio. Y no solo ellas. Otros microorganismos que constituyen la placa dental, como es el caso de Chlamydia pneumoniae, pueden causar por sí mismos infecciones respiratorias (Almeida-da-Silva 2019).
Descargar artículo completo
También puede consultar el número 57 de DM El Dentista Moderno

Reserva ya tu plaza y no dejes que te lo cuenten. ¡Solo hasta el 1 de mayo!

Las patronales inciden en los efectos que puede tener el actual contexto inflacionista en la viabilidad económica de los contratos de tecnología sanitaria y abogan por recuperar el modelo de revisión de precios anterior a 2015, que permitía actualizarlos al IPC a lo largo de su vigencia.

A lo largo de este artículo se muestran los beneficios de mantener a los pacientes actuales y la importancia de concentrar su tiempo, dinero y energía en retener la base de clientes existente.

En Franca Dent consideran que "la transformación digital es una nueva modalidad de la profesión y en Franca Dent nos adaptamos sin inconvenientes", aprovechando sus ventajas: rapidez, inmediatez y mayor precisión.
Los nuevos fillers de ácido hialurónico ya están disponibles para los profesionales de la salud bucodental interesados en aplicar este tratamiento en zonas específicas como el perioral y el peribucal.

El ámbito sanitario registra el 8% de los incidentes de ciberseguridad a nivel nacional, solo superado por la administración, según datos del INCIBE.
La pérdida de dientes, recesión gingival y el bruxismo son problemas comunes que pueden surgir después de los 60 años, pero, con el cuidado adecuado y la atención preventiva, se puede mantener una sonrisa radiante y saludable durante toda la vida.

DONTE GROUP se ha convertido en la primera compañía del sector de la salud bucodental que se adhiere a la Declaración de Luxemburgo. La obtención de este diploma evidencia la el compromiso del grupo de aceptar e implementar los objetivos básicos de la promoción de la salud en el trabajo, de orientar estrategias hacia los principios de esta y el cumplimiento de la normativa de prevención de riesgos laborales. El cuidado de las personas es uno de los pilares del Plan de Sostenibilidad y ESG de la compañia.

La formación en higiene y salud bucodental por parte del profesional sanitario, así como la de las propias familias y cuidadores, centros educativos y residenciales, eje central de las demandas de las asociaciones y entidades que los representan.