Revista
Nueva clasificación de enfermedades periodontales y periimplantarias
resumen de las condiciones y
enfermedades periodontales
y periimplantarias 2017
El presente artículo versa sobre las novedades que introduce la nueva clasificación de enfermedades periodontales y periimplantarias. Esta nueva clasificación, que nace bajo la tutela de la Asociación Americana de Periodoncia y la Federación Europea de Periodoncia –las dos entidades de referencia a nivel mundial de la Periodoncia–, nace con la ambición de proporcionar a todos los profesionales un lenguaje común y global sobre las condiciones y patologías periodontales y periimplantarias; y, además, pretende permanecer entre nosotros durante mucho tiempo, permitiendo la incorporación de futuros conocimientos y evidencias sin necesidad de desarrollar una nueva clasificación.
Autor: Dr. Agustín Casas
Ha llegado el momento de comenzar a utilizar la nueva clasificación de las enfermedades periodontales. Finalmente, la nueva clasificación de las enfermedades periodontales fue presentada en Ámsterdam en Europerio 2018 y publicada simultáneamente y con acceso gratuito por el Journal of Periodontology y el Journal Clinical of Periodontology.
Retos
La Periodoncia ha cambiado mucho en los últimos años.
Nuestro conocimiento sobre las patologías periodontales han evolucionado a una
velocidad vertiginosa y la irrupción de las patologías periimplantarias nos
ha obligado a poner nuestra atención sobre ellas. Era necesario incorporar
estos nuevos conocimientos a una nueva clasificación que facilitara su
aplicación a la práctica clínica diaria. Ha sido un trabajo arduo y laborioso,
pero con la nueva clasificación se ha pretendido alcanzar retos muy ambiciosos:
1. Una clasificación de todos. La nueva
clasificación nace bajo la tutela de las dos entidades de referencia a nivel
mundial de la Periodoncia, la Asociación Americana de Periodoncia y la
Federación Europea de Periodoncia. Ambas organizaciones reunieron en Chicago
los días del 9 al 11 de noviembre a una gran representación de investigadores
y clínicos de referencia mundial con la misión de plantear, desarrollar y
aprobar una nueva clasificación. Aunque esta reunión solo fue el punto álgido
a un trabajo que comenzó a desarrollarse en el año 2015.
2. Una clasificación para todos. Nace con
la ambición de proporcionar a todos los profesionales un lenguaje común y
global sobre las condiciones y patologías periodontales y periimplantarias. Es
la manera ideal para facilitar a todos los clínicos el diagnóstico de las
patologías y que puedan determinar el pronóstico y tratamiento correspondiente;
y al mismo tiempo, que todos los investigadores, al diseñar sus estudios,
utilicen las mismas definiciones y variables. Un lenguaje común y mundial, permitirá
la comparación de los diferentes estudios de una manera más sencilla obteniendo
conocimientos más significativos sobre la prevalencia, etiología,
patogénesis, historia natural y tratamiento de las diferentes condiciones y
enfermedades periodontales y periimplantarias.
3. Una clasificación para durar. Esta nueva
clasificación nace con la ambición de querer permanecer entre nosotros
durante mucho tiempo, ya que se ha planteado de tal manera que se puedan ir
realizando pequeñas modificaciones o añadiendo subgrupos, que permita ir
incorporando futuros conocimientos y evidencias sin necesidad de desarrollar
una nueva clasificación.
Novedades
La nueva clasificación intenta aclarar muchos conceptos
y presenta novedades bastante interesantes. Es recomendable realizar una
revisión en detalle de los aspectos más novedosos.
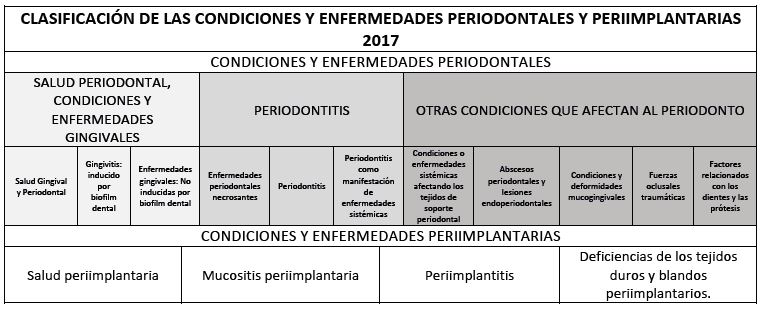
La primera gran novedad es que se incorpora a la clasificación las condiciones y enfermedades periimplantarias. Así que la clasificación se divide en dos grupos principales, las condiciones y enfermedades periodontales y las condiciones y enfermedades periimplantarias (Ver Tabla 1).
Se comienza la revisión de la nueva clasificación por las
condiciones y enfermedades periodontales. Lo primero que llama la atención es
que engloba tres únicos subgrupos generales:
1. La salud periodontal, condiciones y enfermedades
gingivales.
2. Periodontitis.
3. Otras condiciones que afectan al periodonto.
1. La salud periodontal, condiciones y enfermedades gingivales
El primer subgrupo describe las condiciones y enfermedades gingivales, pero una novedad muy interesante es que antes se centra en definir la salud periodontal y describir las variantes que pueden existir. La salud hay que diagnosticarla y la nueva clasificación quiere resaltar este hecho.
La importancia de definir la salud periodontal radica en
que es un concepto necesario para poder establecer, por ejemplo cuando se
alcanza un resultado exitoso ideal y aceptable tras la ejecución del tratamiento
periodontal o categorizar la prevalencia de enfermedades gingivales en la
población entre muchas otras utilidades.
Basada en la definición de Salud de la Organización
Mundial de la Salud (OMS), la salud periodontal puede definirse como un estado
libre de enfermedades periodontales inflamatorias que permite al individuo
tener una función normal y evitar las consecuencias (mentales o físicas)
provocadas por padecer o haber padecido la enfermedad. La salud periodontal se
basa en la ausencia de enfermedad pero no solo en pacientes que no han padecido
la enfermedad, también incluye a pacientes que hayan tenido una historia de
tratamiento exitoso de gingivitis y periodontitis u otras condiciones
periodontales, y hayan sido capaces de mantener su dentición sin signos de
inflamación clínica gingival.
Además, se resalta el hecho que ha de valorarse tanto
desde un punto de vista global, es decir considerando al paciente, como de una
localización individual. Si se considera una localización de forma individual,
la clasificación diferencia entre la salud clínica prístina, que sería la
situación ideal libre de inflamación pero bastante infrecuente de la salud clínica
gingival que describe la situación más habitual y es la existencia de un nivel
de vigilancia inmune compatible con salud. Eso quiere decir que a nivel
histológico, nos vamos a encontrar en los tejidos periodontales con un
infiltrado inflamatorio, compuesto principalmente por neutrófilos, que se
encarga de mantener la homeostasis con el biofilm. Se remarca el hecho de que
ese infiltrado inflamatorio es compatible con salud.
Esta salud clínica se puede presentar en tres situaciones
bien diferenciadas:
a. En un Periodonto Intacto, es decir, en el que no existe pérdida de inserción y hueso.
b. En un Periodonto Reducido, es decir, en el que existe pérdida de inserción y hueso. Dependiendo de la causa que ha provocado esa pérdida se diferencia entre:
- b.1 Paciente con periodontitis estable. La pérdida de inserción y hueso se debe a que el paciente ha sufrido periodontitis, ha tenido un tratamiento exitoso y está estable.
- b.2 Paciente no periodontal. Pacientes que presentan pérdida de inserción y hueso por otras causas como por ejemplo, pacientes con recesiones gingivales o pacientes que han sido sometidos a una cirugía de alargamiento coronario.
Los parámetros clínicos que definen la salud clínica
gingival son la ausencia de sangrado al sondaje, eritema, edema y síntomas por
parte del paciente. El parámetro clínico por excelencia para diferenciar salud
e inflamación gingival es el sangrado al sondaje y se tiene que valorar como la
proporción de localizaciones que sangran, al ser estimuladas con una sonda
estandarizada y con una fuerza controlada (0.25 N) en la parte apical del
surco y en seis localizaciones, en todos los dientes presentes en la boca.
Desde un punto de vista epidemiológico, se diferencia
entre localizaciones aisladas inflamadas y un caso de gingivitis. Un paciente
con salud gingival presenta menos del 10% de localizaciones que sangran con
profundidades de sondajes de 3 mm o menos. Y este hecho se da tanto en un caso
de periodonto intacto como reducido. Aunque se hace una distinción en los
pacientes con periodonto reducido por padecer periodontitis. En estos
pacientes se introduce y define el concepto de Estabilidad Periodontal
caracterizado por haberse efectuado un tratamiento que ha tenido éxito a través
del control de los factores de riesgo sistémicos y locales, consiguiendo unos
porcentajes mínimos de sangrado al sondaje (menos del 10%), que no hay
profundidad de sondajes de 4 mm o mayores con sangrado, que ha mejorado de
forma óptima en otros parámetros clínicos y se ha producido el freno de la
destrucción periodontal progresiva.
De forma semejante a clasificaciones anteriores, las
enfermedades gingivales se dividen en dos grandes grupos (Ver Tabla 2):
- Gingivitis inducidas por el biofilm dental.
- Gingivitis no inducidas por el biofilm dental.
La gingivitis inducida por el biofilm dental se define
como la lesión inflamatoria que resulta de la interacción entre el biofilm
dental y la respuesta inmune-inflamatoria del paciente. Está contenida dentro
de la encía y no se extiende a la inserción periodontal (cemento, ligamento
periodontal y hueso alveolar). La inflamación no se extiende más allá de la
línea mucogingival y es reversible reduciendo los niveles de placa en el margen
gingival.
El rango de acumulación de placa necesaria para inducir
la inflamación gingival y su impacto en la extensión, gravedad y progresión en
localizaciones específicas y en boca completa varía entre individuos. Esta
variación depende de los factores de riesgo locales, denominados como factores
predisponentes, y de factores de riesgo sistémicos, también llamados factores
modificadores. Por ese motivo, dentro de las gingivitis inducidas por placa se
crean tres subtipos, las gingivitis asociadas únicamente a placa, las
gingivitis mediadas por factores de riesgo local y sistémico y, por último, los
agrandamientos gingivales asociados a medicamentos.
La novedad en la clasificación es la incorporación de una
forma mucho más detallada de estos factores de riesgo locales y sistémicos.
Los factores locales o factores predisponentes serían todos aquellos que
favorecen la retención de placa; ya sea facilitando la adherencia y maduración
del biofilm como incrementado la dificultad de su remoción por medios
mecánicos, por ejemplo, los márgenes desbordantes de las restauraciones sobre
dientes y la sequedad oral.
Los factores sistémicos o modificadores serían aquellas
características presentes en un paciente, que influyen de manera negativa en la
respuesta inmune-inflamatoria al biofilm dental provocando una respuesta
exagerada o “híper” inflamación. Estos factores son: tabaco, factores metabólicos
como la hiperglucemia, factores nutricionales como la deficiencia de vitamina
C, factores farmacológicos (prescriptos, no prescriptos o recreacionales),
factores hormonales y diferentes condiciones hematológicas.
Igual que el concepto de salud, la gingivitis puede
afectar a un periodonto intacto o a un periodonto reducido ya sea en un
paciente no-periodontal o en un paciente periodontal tras un tratamiento exitoso.
El parámetro clínico que se tiene que utilizar para realizar el diagnóstico es
el sangrado al sondaje y por ese motivo, desde un punto de visto
epidemiológico, un diagnóstico de gingivitis en un paciente con el periodonto
intacto o periodonto reducido no-periodontal se determina cuando presenta un
10% o más de localizaciones con sangrado al sondaje y con una profundidad de
sondaje menor o igual a 3 mm. Cuando el porcentaje con sangrado está entre
10-30% de localizaciones se denomina gingivitis localizada, y con un
porcentaje mayor del 30% de localizaciones con sangrado al sondaje se denomina
gingivitis generalizada.
Se da importancia al hecho que un caso de periodontitis
no puede ser definido como un caso de gingivitis, es decir, que un paciente
con una historia de periodontitis con inflamación gingival sigue siendo un
caso de periodontitis. La gingivitis es el mayor factor de riesgo y un
pre-requisito necesario para la periodontitis. El manejo de la gingivitis es
la base de la prevención primaria de las periodontitis.
Las gingivitis no influenciadas por biofilm dental incluyen una variedad de condiciones que no están causados por el biofilm y que no se resuelven tras el tratamiento mecánico. Tales lesiones pueden ser manifestaciones de condiciones sistémicas o pueden estar localizadas en la cavidad oral. Aunque estas lesiones no están causadas por el biofilm dental, la gravedad de las manifestaciones normalmente depende de la acumulación de placa y la posterior inflamación gingival. En la Tabla 2 se puede repasar todas las condiciones que componen este tipo de enfermedades gingivales organizadas según su etiología primaria. Así nos encontramos con desórdenes genéticos, infecciones específicas, condiciones inmunes o inflamatorias, procesos reactivos, neoplasmas, enfermedades endocrinas, nutricionales y metabólicas, lesiones traumáticas y pigmentación gingival.
Descargar artículo completo
También puede consultar el número 48 de DM El Dentista Moderno.




El especialista en tecnologías de imagen dental anuncia las nuevas tecnologías dentro del ecosistema digital de Dexis, una plataforma impulsada por inteligencia artificial que conecta cada paso del flujo de trabajo digital, desde el diagnóstico hasta la entrega.

En un solemne acto, celebrado en el Salón de PSN (Previsión Sanitaria nacional) en Génova 26, Madrid el 19 de junio y presidido por el Prof. Antonio Bascones.

Ambas compañías unen sus fuerzas para redefinir la investigación, el desarrollo y la formación en odontología moderna, combinando la excelencia científica con la experiencia práctica en el tratamiento.

El trabajo, fruto de la colaboración entre expertos en ortodoncia, radiología dental y desarrollo craneofacial, define las directrices para un uso racional y personalizado de las técnicas de diagnóstico por imagen, con el objetivo de intervenir eficazmente en las primeras etapas del desarrollo dentomaxilofacial.

El Dr. José Mª Martínez-González, responsable de la sexta edición de esta publicación, destacó la protección internacional que ha adquirido este libro y la amplia participación de profesionales del campo universitario nacional e internacional, así como de diferentes hospitales.

En la quinta edición de las Olimpiadas de Higiene Bucodental, la medalla de oro fue para María Buza, estudiante de 2º curso del IES Palamós (Girona); medalla de plata para Marina Ovejero también de 2º curso del IES Fuensanta de Córdoba y medalla de bronce para Lourdes María Serrano de CPIFP Los Viveros de Sevilla.

La corporación municipal ha reconocido la contribución al desarrollo de la capital grancanaria de "una corporación comprometida con la excelencia profesional, la ética y la protección de los pacientes", destacando el papel del COELP en la "promoción de la salud comunitaria".

La doctora Sofía Rodríguez Moroder explica por qué estamos más cansados en verano si dormimos más.

Desde DentalRéplica nos cuentan cómo se implementa el flujo digital integral entre el laboratorio dental y la clínica.


