Revista
Endodoncia o implante, el camino para mantener el hueso perirradicular
El propósito de la presente publicación es discutir, a partir de conceptos publicados por otros autores y propios, el rol de la endodoncia y la implantología en el tratamiento odontológico. El tratamiento endodóntico puede ser considerado en la actualidad un tratamiento preventivo, en la medida que evita la extracción dentaria. El hueso perirradicular es periodonto dependiente, por lo cual es importante conservar el tejido periodontal circundante a fin de mantener el hueso en su nivel normal. En la medida que se extrae la pieza dentaria y con ella el periodonto que la rodea, el hueso tiende a la reabsorción. Diversas publicaciones aceptan la pérdida ósea como resultado de la extracción y la instalación de implantes; en tanto el tratamiento endodóntico procura mantener o recuperar la integridad periodontal a fin de preservar la estructura ósea perirradicular.
Autor: Prof. Dr. Fernando Goldberg
Introducción
La Comisión Europea del Comité Consultivo de Formación de Odontólogos señala, en el año 2004, la necesidad de formar odontólogos competentes para seleccionar y priorizar las opciones de tratamiento que sean específicas a las necesidades individuales de cada paciente, compatibles con la terapia contemporánea y congruentes con una filosofía de cuidado integral oral.
En estos últimos años, la permanencia del órgano dental está siendo desvalorizada a fin de ser reemplazado por el implante dental. Ese cambio profesional es avalado y presionado por la industria comprometida económicamente con este proyecto comercial. Hoffman (1) señala que de acuerdo a The Worldwide Dental Implant and Bone Graft Market , 2nd Edition año 2007, la venta de implantes dentales y accesorios fue en el año 2006 un 15% mayor, alcanzando aproximadamente los 2 billones de dólares. La previsión para el año 2012 fue de 4.5 billones. Hoy en el año 2019, la cifra invertida por las industrias de implantes dentales superan sin lugar a dudas las del campo endodóntico.
Así como todos los humanos valoramos nuestros órganos constitutivos, es extraño que no ocurra lo mismo con el órgano dental.
Debemos asumir que se denomina órgano dental porque juega un rol importante con el resto del organismo. La extracción dental, flagelo de épocas pasadas, lleva consigo la pérdida de hueso inmediata o tardía y con ello cambios estéticos y funcionales.
En tanto el éxito endodóntico requiere de ausencia de sintomatología objetiva y subjetiva, integridad de la cortical ósea y del espacio periodontal y normalidad del tejido esponjoso perirradicular, la implantología se aferra al término sobrevida, aceptando con ello condiciones muy variables. De hecho, la implantología, de acuerdo al Congreso Internacional de Implantólogos Orales, en las Conferencias de Consenso realizadas en Pisa, Italia en el año 2007 (2), aprueba cuatro categorías para determinar la escala de salud de los implantes. Ellas son: Éxito, Sobrevida satisfactoria, Sobrevida comprometida y Fracaso. Si tomamos en cuenta el estado del implante en la sobrevida satisfactoria, estaría permitida una pérdida ósea de 2 a 4 mm; si consideramos la sobrevida comprometida, la pérdida ósea puede ser de más de 4 mm y la profundidad de la bolsa periodontal mayor a 7 mm con posibles antecedentes de exudado. Estas dos últimas condiciones ya hablan de un proyecto de fracaso futuro.
El propósito de la presente publicación es discutir, a partir de conceptos publicados por otros autores y propios, el rol de la endodoncia y la implantología en el tratamiento odontológico.
Debate
Ruskin et al. (3) destacan que es posible considerar la extracción anticipada de un órgano dental y su substitución por un implante como una opción más favorable cuando se la compara con la mayoría de los dientes tratados endodonticamente.
Asimismo, en una entrevista realizada al Dr. Jaime L. Lozada, publicada en la Revista Dental Tribune Hispanic and Latin American Edition 2011 (4) se manifiesta, “La implantología es la forma de tratamiento más predecible en Odontología. Supera a muchos tratamientos convencionales que intentan salvar dientes comprometidos”. No puedo negar que me sorprendieron esas apreciaciones. Sin ser muy profundo y perspicaz creo que “muchos tratamientos convencionales” tiene una clara referencia a la Endodoncia.
Por el contrario, coincidimos con Giannobile y Lang (5) quienes enfatizan que dientes tratados con compromiso periodontal o endodóntico pueden tener una longevidad que sobrepasa por lejos la del promedio de los implantes.
Es interesante puntualizar, como advierte Tarnow (6), que se estima que 1.000.000 de implantes fueron colocados en el mundo durante el año 2015, y si el 10% de ellos tuviesen algún problema, 100.000 pacientes necesitarán de la atención odontológica.
Derks et al. (7) señalan que debido al incremento del número de implantes instalados, la peri implantitis es considerada a ser el mayor y creciente problema de la odontología. Estos autores destacan que de una población de 588 pacientes tomados al azar, con implantes instalados hacía 9 años, un 45% presentaban peri implantitis, 14.5% de ellos con un estado moderado o severo de la afección. En relación a la peri implantitis, Heitz-Mayfield LJA et al. (8) resaltan que a pesar de realizarse procedimientos no quirúrgicos y quirúrgicos para el tratamiento de la peri implantitis, no hay en la actualidad un tratamiento establecido específico contra dicha patología. Roos-Jansaker et al. (9) observaron después de 10 años de instalados los implantes, que sin una terapia sistemática de mantenimiento, la lesión peri implantar es una entidad clínica frecuente. Teniendo en cuenta estos resultados, se hace imprescindible al momento de decidir entre un tratamiento endodóntico y la reconstrucción respectiva o un implante dental, considerar la edad del paciente y la ubicación en la arcada de la pieza dentaria en cuestión. En pacientes jóvenes, 10 años tienen una consideración distinta que en pacientes adultos y defectos estéticos en el sector anterior son más graves y evidentes que en el sector posterior.
En tanto numerosas publicaciones en implantología se refieren a un 95% o más de éxito y/o sobrevida, Setzer y Kim (10) manifiestan que esta información está basada en datos erróneos y puede estar exagerada.
Brocard D, et al. (11) observaron en un estudio sobre 1022 implantes dentales a los 6-7 años de control, quela tasa de sobrevida acumulativa fue del 92.2%; en tanto la tasa de éxito acumulativa fue del 83.4%. Así mismo, estos autores detectaron que en el lapso de control de 4-5 años a 6-7 años la caía de la tasa acumulativa de sobrevida fue del 3.2%; mientras que la de éxito representó el 10.3%.
En igual sentido, Degidi M, et al. (12) evaluaron 210 implantes con carga inmediata. De ellos, 47 no pudieron ser valorados por ausencia de los pacientes y 163 pudieron ser controlados por un plazo de 10 años. De acuerdo el criterio del Consenso de Pisa del Congreso Internacional de Implantólogos Orales del 2007 (2), 57 de esos implantes correspondieron a la tasa acumulativa de éxitos, 88 a la de sobrevida satisfactoria, 13 a la de sobrevida comprometida y 5 resultaron fracasos.
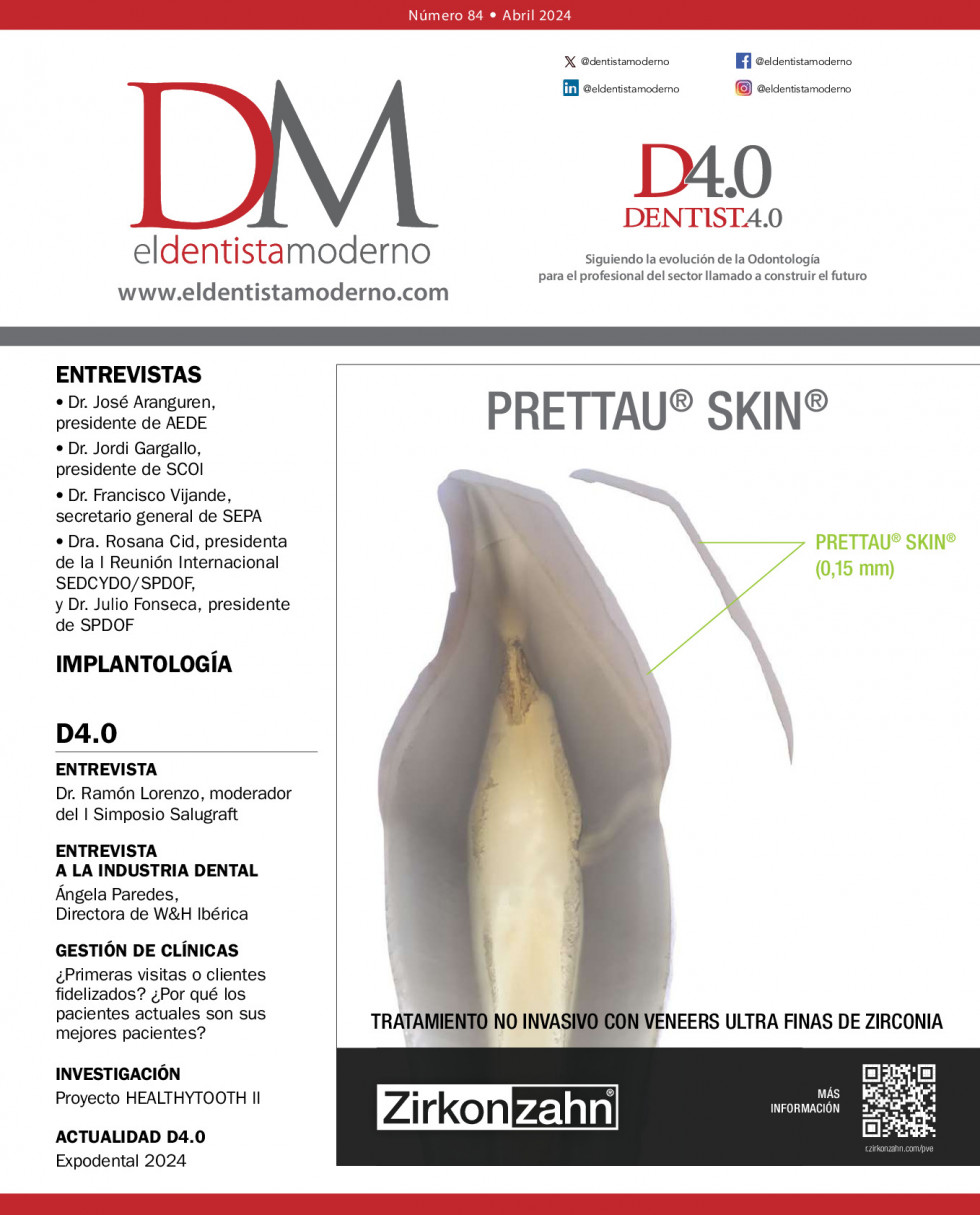
En lo que respecta a la realización de un procedimiento y tratamiento endodóntico correcto, un gran número de estudios responsables publicados en revistas de alto impacto señalan un porcentaje de éxito que ronda el 85% al 90% aproximadamente, dependiendo que la patología sea solo pulpar o haya un compromiso perirradicular o retratamiento ortógrado o quirúrgico. (13-19) (Figuras 1, 2, 3, 4). En tanto, si se considera el concepto de sobrevida o retención funcional, ese porcentaje alcanza el 95% (20) (Figura 5).
En variadas situaciones clínicas, el control posoperatorio radiográfico a distancia y aun el CTBC del tratamiento endodóntico realizado muestran todavía un área radiolúcida persistente perirradicular asintomática, que es diagnosticada erróneamente como un fracaso endodóntico. Este error se debe en general a dos situaciones:
- No ha pasado el tiempo suficiente para obtener el “restituto ad integrum” de la lesión perirradicular preexistente (14, 21).
- Así como en una intervención quirúrgica de otro sector del organismo, luego de un tiempo prolongado, queda como resabio una reparación caracterizada como cicatriz, así también luego de un terapia endodóntica puede persistir una zona radiolúcida perirradicular asintomática de menor tamaño que la original, correspondiente a tejido fibroso cicatrizal y no a una lesión perriradicular (22) (Figura 5). En esos casos, es de fundamental importancia realizar un exhaustivo diagnóstico semiológico clínico, de modo de evaluar la sintomatología objetiva y subjetiva para saber cuándo esperar o proceder al retratamiento ortógrado o quirúrgico. La imagen radiográfica o el CTBC únicamente son sólo parte del diagnóstico y no todo él.
Como en todo tratamiento referido a la salud, resulta de relevante importancia la capacidad de quien lo realiza. Estudios publicados, llevados a cabo en diferentes países muestran que un alto porcentaje de los tratamientos realizados por el práctico general son deficientes (23). En ese aspecto, Siqueira JF Jr (24) sugiere que en la mayoría de los casos, el dentista general no está preparado para realizar un tratamiento endodóntico adecuado.
En una encuesta realizada a 648 dentistas de práctica general graduados en la Escuela de Odontología de la Universidad de Connecticut (USA) contestaron el 47%. La pregunta fue: en determinada situación clínica, cuando se inclina por realizar el tratamiento endodontico, cuando por el implante y en qué casos le da los mismo una elección o la otra. Frente al diagnóstico de una inflamación pulpar irreversible la mayoría de los profesionales optaban por la endodoncia; en tanto ante una pulpa necrótica o un retratamiento consideraban más favorable el pronóstico del implante (25). Tomando en cuenta estas opiniones estamos en el camino de la desvalorización del órgano dentario y por ende de todo el sistema masticatorio.
La decisión y el resultado de la intervención están siempre ligados a la capacidad del profesional tratante, aunque nadie es responsable en forma total del éxito o el fracaso del tratamiento. El papel del endodoncista es realizar un tratamiento adecuado al diagnóstico y con un procedimiento correcto, ya homologado por los requisitos técnicos y biológicos de la especialidad; en tantla reparación queda a cargo del organismo receptor del tratamiento.
Cuando nos preguntamos qué significado tiene el órgano dental pensamos que todo órgano humano tiene un compromiso con el organismo. Ya en el año 1944 el Doctor y Profesor Rodolfo Erausquin (26) publicó un artículo que lleva por título “El periodonto, guardián de la soberanía dental”. Digo esto porque el hueso perirradicular y el nivel clínico de la encía marginal son periodonto dependiente. Al extraer el órgano dental quitamos, adherido a la raíz, el tejido periodontal y por lo tanto, se instale o no un implante, perderá con el tiempo milímetros de hueso y se retraerá la encía. Mientras el objetivo final de la Endodoncia es mantener o recuperar el hueso perirradicular, la Implantología acepta una posible pérdida radiográfica progresiva del mismo (2, 7, 9, 27, 28). Degidi et al. (12) observaron luego de 10 años de control una pérdida del nivel de hueso radiográfico de 1.93 mm y una profundidad de bolsa de 2.54 mm para los implantes instalados en hueso sano y 1.98 mm y 2.63 mm respectivamente para los instalados post extracción dentaria. Buser et al (29) en un estudio retrospectivo de 511 implantes instalados en pacientes parcialmente desdentados observaron, luego de 10 años, una distancia promedio de 3.32 mm entre el hombro del implante y el primer contacto implante-hueso, con una medida mínima y máxima de 1.2 mm a 7.2 mm.
Al respecto, Tarnow DP (6) manifiesta que un implante con 70% de pérdida ósea todavía es capaz de soportar bien la fuerza oclusal y puede ser catalogado como sobrevida, sin embargo, afirma, esto no es ciertamente un implante exitoso.
Concibo que con el tiempo la meta de la implantología sea la instalación en el hueso maxilar de una estructura rígida rodeada de tejido periodontal o similar, de características muy parecidas al órgano dental.
El profesional que realiza un tratamiento endodóntico tiene por finalidad remover del sistema de conductos radiculares el tejido orgánico pulpar o necrótico y en el caso de la presencia de una infección intraconducto, bajar lo más posible la carga bacteriana de modo que el organismo pueda recuperar el tejido perirradicular afectado (30).
En las radiografías de los casos clínicos presentados en la presente publicación se muestra claramente, en los tratamientos y retratamientos endodónticos, la recuperación a distancia del hueso perirradicular y el mantenimiento del nivel de la cresta ósea alveolar (Figs 1, 2, 3, 4 y 5).
Coincido con Morris MF et al. (31) en que el tratamiento endodóntico debe ser realizado para tratar o prevenir las periodontitis apicales, en tanto el implante para substituir pérdidas dentarias. El profesional interviniente debe estar capacitado para determinar cual tratamiento es el conveniente en cada situación clínica. Al respecto, Da Silva et al (32) advierten que los implantes instalados por dentistas de práctica general podrían tener un menor promedio de sobrevida y éxito que aquellos colocados por expertos. Esta apreciación coincide con lo observado por Cantarini et al. (23) respecto de las endodoncias realizadas por el práctico general.
Lundgren et al (33) destacan la necesidad de extender al máximo posible la vida de los dientes naturales, antes de considerar la instalación de implantes. En este punto Holm-Pedersen et al. (34) consideran que implantes orales, evaluados luego de 10 años, no superan la longevidad de dientes naturales comprometidos tratados satisfactoriamente.
Todos nuestros procedimientos dentro del sistema de conductos radiculares tienen por fin primordial mantener o recuperar la salud del tejido periodontal circundante. Los endodoncistas nos desempeñamos en ese sentido como periodonto terapeutas. Nuestro accionar en el conducto radicular es en beneficio del tejido periodontal circundante, “Guardián de la soberanía dental”.
Conclusiones
A la luz de las diferentes investigaciones y de la experiencia personal, el mantenimiento del órgano dental favorece la preservación del hueso perirradicular y del borde gingival marginal, asegurando el valor estético y funcional de las piezas dentarias.
Descargar artículo completo
También puede consultar el número 43 de DM-El Dentista Moderno.
La pérdida de dientes, recesión gingival y el bruxismo son problemas comunes que pueden surgir después de los 60 años, pero, con el cuidado adecuado y la atención preventiva, se puede mantener una sonrisa radiante y saludable durante toda la vida.

La formación en higiene y salud bucodental por parte del profesional sanitario, así como la de las propias familias y cuidadores, centros educativos y residenciales, eje central de las demandas de las asociaciones y entidades que los representan.

El plazo para la presentación de trabajos será del 30 de junio al 31 de diciembre de 2024, a las 24:00 horas.
El Parlamento Europeo ha votado a favor de eliminar progresivamente el uso de amalgamas dentales en la UE a partir del 1 de enero de 2025, salvo excepciones que deberá considerar el dentista en función de las necesidades del paciente.

Desde la Clínica Bustillo&López llevan trabajando con la digitalización desde hace años, conscientes del potencial que ofrecen los recursos digitales y las nuevas tecnologías para mejorar la experiencia del paciente y realizar actuaciones más predecibles y precisas y menos invasivas.

El Diploma Avanzado en Periodoncia UCM-SEPA incluye siete módulos, integrados en el curso académico 2024-2025 e impartidos de enero a julio de 2025.
El Consejo de Ministros aprobó el pasado 9 de abril las transferencias al País Vasco de las competencias para homologar títulos universitarios, entre los que se encuentra el título de dentista.

La industria facturó 10.600 millones de euros el pasado ejercicio, de los cuales 4.635 corresponden a exportaciones (7% de incremento respecto a 2022), que contribuyen a proyectar la ‘marca España’ en el ámbito internacional, según la Memoria 2023 de Fenin.

Girona acogerá del 9 al 11 de mayo de 2024 la XLV Reunión Anual de la Sociedad Española de Odontopediatría (SEOP). La presidenta de este encuentro, la Dra. Cristina Marès Riera, nos desgrana todos los detalles y novedades de un programa dirigido tanto a odontopediatras como a odontólogos generales y ortodoncistas.