Revista
Eficacia clínica de los procedimientos de aumento vertical de la cresta ósea
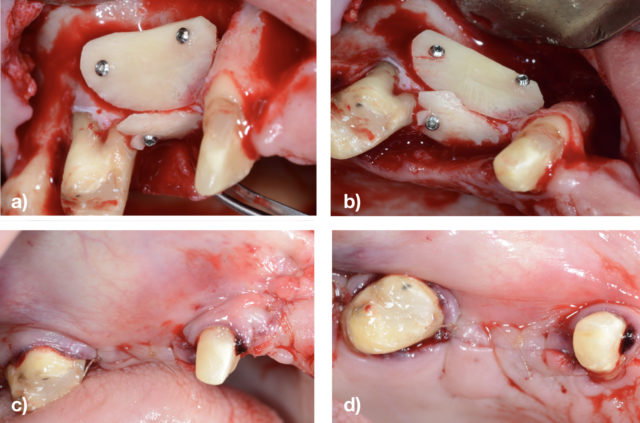
La rehabilitación de pacientes parcial o totalmente edéntulos con implantes se describe en la actualidad como un procedimiento seguro y predecible. Sin embargo, situaciones en las que exista una disponibilidad ósea insuficiente pueden provocar la necesidad de realizar procedimientos de regeneración ósea para permitir la correcta colocación de los implantes dentales. De entre los diferentes procedimientos, el mayor desafío clínico es el aumento vertical del reborde. El objetivo de esta revisión es analizar, a partir de la literatura disponible, la ganancia clínica vertical que se puede obtener mediante procedimientos regenerativos , así como la supervivencia y éxito de los implantes.
Autores: Erik Regidor, Alberto Ortiz-Vigón, Ramón Lorenzo Vignau y Eduardo Montero Solís.
Introducción
La rehabilitación de paciente edéntulos parciales o totales mediante prótesis implanto-soportadas se ha convertido en una práctica habitual en las últimas décadas (1). Sin embargo, determinadas condiciones locales de las crestas edéntulas podrían ser desfavorables para la correcta colocación de los implantes (2). La extracción de un diente o la pérdida del mismo supone unos cambios dimensionales tanto sentido corono-apical como en sentido vestibulo-lingual (3). El 50% de los cambios suceden en los tres primeros meses posteriores a la extracción y la cantidad varía en función de la localización (4, 5). Esta reabsorción fisiológica que sucede posterior a la extracción, generalmente dificulta la colocación tridimensional adecuada de los implantes ya sea en el mismo momento de la extracción (6) o posteriormente (7, 8). Si no se realiza un tratamiento restaurador con implantes, la pérdida ósea es progresiva y pueden suceder pérdidas de volumen crestal superiores a 40-60% en los 3 primeros años (9). Además, es necesario tener en cuenta el motivo de la extracción dentaria porque determinadas infecciones endodónticas suponen una atrofia severa muy marcada que puede comprometer la colocación correcta del implante. De entre las diferentes situaciones que se pueden presentar, destaca por su complejidad la explantación de implantes dentales por patología periimplantaria, pues estas circunstancias dan lugar frecuentemente a defectos óseos importantes que podrían llegar a imposibilitar la colocación del implante en caso de no realizar ningún procedimiento de aumento óseo (10). Para poder hacer referencia al tipo de defecto al que se enfrenta el clínico se han desarrollado diferentes clasificaciones de los defectos óseos. En la actualidad la más utilizada es la clasificación de Benic & Hammerle (2014) (10):
- Clase 0: defecto de cresta pero con suficiente volumen óseo para poder colocar un implante sin dehiscencia.
- Clase 1: defecto circunferencial intra-alveolar entre el implante y se mantiene al alveolo intacto
- Clase 2: dehiscencia periimplantaria, con paredes óseas adyacentes
- Clase 3: dehiscencia periimplantaria, sin paredes óseas adyacentes.
- Clase 4: defecto óseo horizontal que supone una mínima anchura del reborde alveolar y requiere un aumento óseo previo al implante
- Clase 5: defecto óseo vertical y horizontal que requiere un aumento óseo previo a la colocación del implante. Este es el prototipo de defecto óseo que se va a revisar a lo largo de este artículo.
A lo largo de las décadas se han propuesto diferentes técnicas e injertos para el tratamiento de crestas alveolares deficientes, desde injertos en forma de onlay a distracción osteogénica (11). Aunque se ha demostrado que se puede aumentar el hueso en sentido vertical con diferentes técnicas, el número de complicaciones y fracasos es lo suficiente significativa como para recomendar el uso extendido de este tipo de procedimientos (12). En los casos en los que existe una atrofia ósea severa y sea necesario un aumento óseo vertical para la colocación de implantes el hueso autólogo ha sido aceptado como el gold standard. Sin embargo la limitada disponibilidad, las complicaciones en el área donante y la morbilidad de este tipo de procedimientos han hecho que se planteen otro tipo de técnicas o injertos de otro origen que no sean del propio paciente (13).
Por ello el objetivo principal de esta revisión narrativa es evaluar la eficacia de las técnicas y sus modificaciones descritas hasta el momento.
Los avances en biomateriales y el desarrollo de técnicas novedosas han hecho que la implantología y la regeneración ósea guiada cada vez sean más predecibles. Sin embargo las técnicas de aumento de cresta vertical permanecen aún como un desafío debido a la complejidad del manejo de tejidos tanto duros como blandos (14).
La literatura existente describe tasas de éxito y supervivencia variables que es necesario interpretar con precaución. Se describe una tasa de supervivencia del 92.1% a 100% con un periodo de seguimiento de 1 a 7 años (15). Mientras que las tasas de éxito van desde 76.3% a 97.5% (13, 16). A pesar de que las cifras revisadas son favorables, Esposito y cols (17) publican que existen escasos ensayos clínicos aleatorizados y que no hay suficiente evidencia para definir la superioridad de una técnica frente a otra.
La media de ganancia de cresta vertical en el momento de la re-entrada era de 4.8mm y el porcentaje de casos que permitieron la colocación de implantes en la posición planificada sin necesidad de injertos adicionales fue de 73.6%. Se reportó una exposición del material de aumento en el 18.8% de los casos. Se recomienda que la interpretación de estos resultados sea cautelosa debido a la heterogeneidad de los estudios, a los cuales hay que añadirles que algunos colocan los implantes en el mismo momento del injerto mientras que otros lo hacen de forma diferida (20).
Un ensayo clínico de Merli y cols (21) investigó si existían diferencias estadísticamente significativas entre cubrir el hueso autólogo particulado con una membrana reabsorbible o con una membrana no reabsorbible (malla de titanio). No encontraron diferencias estadísticamente significativas en cuanto a el aumento vertical conseguido (2.1mm Vs 2.8mm respectivamente) ni en el ratio de complicaciones (36% Vs 45%). En cualquier caso los autores sugieren que el tamaño muestral de este estudio era demasiado escaso para obtener diferencias estadísticamente significativas entre un grupo y otro (21).
Se publicó otro ensayo clínico (22) con la intención de investigar el beneficio adicional de utilizar una membrana. En este caso se trataba de un bloque autólogo intraoral al que se le añadía hueso particulado y al grupo test además se le colocaba una membrana no reabsorbible de titanio. La tasa de reabsorción para el grupo que no se recubría con la membrana era significativamente mayor que para el grupo test, siendo tasas de 34.5% vs 13.5% respectivamente. En términos de ganancia supuso que el grupo test lograse 5mm de ganancia vertical de media mientras que el control obtuvo una media de 3.4mm de ganancia vertical. Por lo tanto, las conclusiones de este ensayo clínico sugirieron que la utilización de una membrana protegiendo el injerto óseo demostró una reabsorción significativamente menor que utilizando exclusivamente el injerto. Por el contrario, reportaron que ese beneficio se reducía en aquellos casos en los que la membrana se expuso (22).
En el año 2009 Urban y cols (23) utilizaron membranas de e-PTFE y hueso autólogo particulado para el tratamiento de defectos de cresta atróficos. Además, en la re-entrada para retirar la membrana no reabsorbible se colocó una membrana de colágeno reabsorbible. En el momento de la re-entrada de los 35 pacientes tratados se registró un aumento medio de 5.5 mm (± 2.29 mm). La reabsorción registrada al año de seguimiento fue de 1.01 mm (± 0.57 mm) permaneciendo posteriormente estable hasta los 6 años de seguimiento. La tasa de supervivencia que reportaron fue de 100% mientras que la de éxito fue de 94.7% (23).
El mismo grupo de investigación (24) publicó una serie de casos prospectiva tratada con una membrana no reabsorbible de titanio pero este caso el polytetrafluorethyleno era denso y se colocó una combinación de hueso autólogo particulado con xenoinjerto. Trataron 19 pacientes en los que obtuvieron de media un aumento de 5.45mm ± 1.93mm. En el análisis histológico de 8 de los pacientes se observó un 36.6% de hueso autólogo o regenerado, un 46.8% de espacios medulares y un 16.6% de xenoinjerto. Concluyeron que esta nueva propuesta se podía considerar satisfactoria (24).
Un ensayo clínico aleatorizado reciente quiso investigar si existían diferencias entre la utilización de dos prototipos de membrana no reabsorbible de polytetrafluorethyleno, siendo uno el expandido (e-PTFE) y otro el denso (d-PTFE) (25). Se trataron 23 pacientes con una de las dos técnicas aleatoriamente y la ganancia vertical para e-PTFE fue de 5.49mm y para d-PTFE fue de 4.91mm no siendo estadísticamente significativa la diferencia entre ambos grupos. La única diferencia que reportaron fue que la remoción de la membrana fue más sencilla de realizar para d-PTFE que para e-PTFE (25).
Para poder hacer un examen más exhaustivo quizá sea necesario entender que en función de la localización anatómica la eficacia de las técnicas podría variar y por ello es lógico analizar la literatura con precaución y revisando a que región anatómica hacen referencia.
Cordaro y cols (26) operaron 15 pacientes parcialmente edéntulos, de los cuales 9 fueron para aumento vertical. El procedimiento de aumento se realizó mediante la obtención de bloques autólogos originarios rama o sínfisis mandibular y fijados con microtornillos. Después de 6 meses de cicatrización se realizó la re-entrada y se colocaron los implantes. La tasa de reabsorción del injerto al realizar la re-entrada fue de 42%. No se registraron complicaciones mayores y consideraron el procedimiento como sencillo, seguro y efectivo para el tratamiento de defectos alveolares de cresta en pacientes parcialmente edéndutlos (26).
Por otra parte, Chiapasco y cols (27) en un estudio a 2-4 años de seguimiento compraron con el mismo objetivo la técnica de distracción osteogénica frente a bloques de hueso autólogos. Trataron 17 pacientes, siendo todos en el maxilar inferior y la mayoría de ellos sector posterior, en los que la tasa de reabsorción fue significativamente superior para el grupo de bloques autólogos. Sin embargo, no se encontraron diferencias estadísticamente significativas para el éxito ni supervivencia de los implantes, ni para la reabsorción ósea posterior a la carga funcional de los implantes. Concluyeron que ambas técnicas son efectivas para la reconstrucción de crestas atróficas (27).
En el mismo año Simion y cols (28) operaron 7 pacientes con crestas mandibulares atróficas. Trataron a los pacientes con una combinación de hueso autólogo y xenoinjerto recubierto con una membrana no reabsorbible de e-PTFE. La combinación con el xenoinjerto resultó en una menor tasa de reabsorción que la registrada en la literatura. No registraron complicaciones adicionales (28).
Una serie de casos reciente de Scarano y cols (29) describió una técnica para el tratamiento de defectos óseos verticales sin la utilización de microtornillos de fijación. Justifican la ausencia de microtornillos debido al incremento del riesgo de fractura del injerto óseo que podrían provocar. Trataron 9 pacientes en los que realizan una osteotomia horizontal y desplazan el injerto en sentido coronal. Colocan dos minibloques de xenoinjerto en el espacio creado entre el fragmento desplazado y el hueso basal mandibular. En el análisis histomorfométrico realizado se pudo observar que el 44% era hueso neoformado, 18% eran espacios medulares y el 33% eran restos residuales de biomaterial (29).
Una revisión sistemática reciente (30) sugiere que para la obtención de un aumento vertical de aproximadamente 4mm cualquier técnica de las descritas hasta el momento puede ser efectiva. Describe que probablemente el mayor aumento se pueda lograr mediante la realización de distracción osteogénica y bloques autólogos en forma de inlay pero a su vez son las identifican como las técnicas con mayor tasa de complicaciones. Las técnicas de regeneración ósea guiada son las más seguras en cuanto a tasa de complicaciones y morbilidad post-operatoria pero son las menos efectivas para obtener el aumento vertical deseado. Concluyen que independientemente de la técnica utilizada las tasas supervivencia y éxito de los implantes en crestas mandibulares aumentadas son altas a un seguimiento a corto plazo (30).
Uno de los factores clave a tener en cuenta para conseguir el cierre primario en la región posterior mandibular es la liberación del colgajo lingual. Quizá la mejor descripción realizada en la literatura es la de Ronda (31). En este sentido es esencial realizarlo adecuadamente porque de lo contrario podría resultar en una exposición prematura del área aumentada y condicionar el resultado e incluso provocar el fracaso del procedimiento realizado (31). Presenta una serie de 69 casos para explicar el procedimiento de liberación en el que eleva un colgajo a espesor total hasta alcanzar la línea milohioidea. En ese momento se despega con un instrumento romo la inserción del músculo milohioideo del colgajo lingual (31).
En relación a la región posterior del maxilar superior es necesario tener en cuenta el inconveniente añadido de la presencia del seno maxilar. Simion y cols (16) realizaron un estudio retrospectivo en el que analizaron 38 pacientes tratados de aumento vertical de cresta simultáneo a la elevación del seno maxilar con un periodo de seguimiento de 1 a 7 años. Realizaron una clasificación en la que se observa la distancia desde la cresta ósea a la línea amelocementaria, a la vez que se mide la distancia de la misma hasta el suelo del seno maxilar:
- Clase A: La cresta está localizada a 3mm de LAC de dientes adyacentes y el seno maxilar a 6-7mm mínimo.
- Clase B: La cresta está localizada a 3mm de LAC de dientes adyacentes pero en este caso el seno maxilar está a una distancia inferior a 6-7mm
- Clase C: la cresta está localizada a una distancia superior a 3mm de LAC de dientes adyacentes y el seno maxilar está a una distancia de 6-7mm como mínimo.
- Clase D: la cresta ósea está a una distancia superior a 3mm de LAC de dientes adyacentes y el seno maxilar está a una distancia inferior a 6-7mm.
En lo que respecta a la zona anterior del maxilar este tipo de técnicas deberían tener en cuenta la necesidad de conseguir una estética predecible y mantenible a largo plazo en el tiempo. Determinados estudios sugieren la utilización de membranas no reabsorbibles de polytetrafluorethyleno expandido (e-PTFE) como alternativa a bloques de hueso en el sector anterior (32). En este mismo estudio se describe que dos de los factores clave más importantes en la toma de decisiones es la profundidad del vestibulo y la calidad / integridad del periostio. Al tratarse de una zona con una alta demanda estética realzan la planificación y el diseño del colgajo como uno de los factores intraquirúrgicos más importantes, unido a la consecución de un cierre primario y sin tensión del colgajo para conseguir resultados predecibles y estables en el tiempo (32).
En términos generales mediante la realización de las diferentes técnicas descritas a lo largo de esta revisión se podría conseguir una ganancia vertical media de 4.16mm. Sin embargo, es cuanto menos complicado registrarlo de una forma adecuada debido a la heterogeneidad de las técnicas. Además, si se hace un examen exhaustivo de la literatura analizada las características iniciales de los defectos óseos eran diferentes. Técnicas como la distracción osteogénica describen hasta 8mm de ganancia vertical pero también hasta un 40% de complicaciones. Revisiones sistemáticas recientes describen una tasa de supervivencia de implantes de 98% y de éxito de 85.3 - 100% (14). La pérdida de hueso después del primer año es de 1.01mm siendo mayor para la distracción osteogénica y menor para técnicas de regeneración ósea guiada con membranas reabsorbibles. Añadir además que pocos estudios evalúan las variables periodontales y complicaciones biológicas. En ellos se describe un índice de sangrado que oscila entre el 16 y el 39% y pérdida ósea superior a 3mm en 3.73% de los implantes (14).
Modificaciones de las técnicas
Las modificaciones de las técnicas en implantología se han ido desarrollando con el paso de los años para conseguir resultados más satisfactorios y predecibles y evitar la aparición de complicaciones.
En el campo de la regeneración vertical y en concreto si se habla de bloques autólogos el abordaje quirúrgico más habitual es la realización de una incisión crestal sobre el proceso alveolar atrófico. Este tipo de acceso probablemente sea el más sencillo de realizar pero también lleva consigo un riesgo de dehiscencia durante la cicatrización pudiendo poner en riesgo el resultado final de la regeneración.
Ponte & Khoury realizaron uno de los primeros trabajos (34) en el que se propone un abordaje tunelizado para la colocación del injerto en bloque y de este modo realizar un acceso menos invasivo que el tradicional. Para evidenciar el potencial de esta técnica señalaron que únicamente tuvieron 5 casos de exposiciones de injertos óseos en 521 pacientes tratados por lo que representa una tasa de complicaciones inferior al 1% (34).
En esta línea Mazzocco y cols (35), publicaron una serie de casos de 20 pacientes en las que realizaba este mismo abordaje tunelizado y solamente un paciente tuvo complicaciones de carácter leve (exposición de un tornillo) (35).
De Stavola & Tunkel (36) sugieren una serie de casos que la utilización de este mismo diseño tunelizado para el aumento óseo vertical con injertos autólogos en bloque podría ser un abordaje quirúrgico más seguro al mantener la integridad del tejido blando en zona regenerada por tratarse de un acceso mínimamente invasivo (36).
Manejo y alteraciones de los tejidos blandos
El objetivo de las técnicas de aumento de cresta vertical es proporcionar suficiente volumen óseo para colocar el implante en una posición correcta tridimensionalmente (2). Sin embargo, este tipo de planificaciones deberían considerar no solo la cantidad de hueso remanente disponible sino la cantidad y calidad de tejidos blandos. Para conseguir un cierre primario de la intervención de aumento de cresta ósea y colocación de implantes se provoca una alteración de la línea mucogingival que reduce por completo el fondo de vestíbulo que en un futuro no permitiría un correcto acceso a la higiene y además provocaría un resultado insatisfactorio estéticamente. Por ello, en este tipo de procedimientos de aumento vertical de cresta debería considerarse que una vez colocados los implantes es necesario dotar a los implantes de una banda de mucosa queratinizada adecuada simultánea al aumento de la profundidad de vestíbulo para obtener un correcto acceso a la higiene y no comprometer la salud ni la estética de los implantes a largo plazo (37).
Complicaciones y fracasos
Las técnicas de regeneración vertical se describen como técnicas altamente sensibles al operador y requieren una larga y controlada curva de aprendizaje (38). Una revisión reporta tasas de fracaso que varían desde el 0% al 45% (15). El único motivo por el que se puede explicar esa variabilidad tan marcada es la mano del operador que influye además en la toma de decisiones en cuanto a diseño de colgajo y protocolo quirúrgico. Complicaciones como dehiscencia del colgajo, inestabilidad del injerto, exposición de la membrana al medio oral e infección son el motivo principal de fracaso de este tipo de procedimientos (15, 39).
En el año 2011 Fontana y cols reportan una clasificación para las posibles complicaciones en procedimientos de regeneración ósea llevados a cabo mediante membranas no reabsorbibles (40) y que a posterior se ha utilizado para evaluar la eficacia de diferentes propuestas con membranas no reabsorbibles (41):
- Clase A: daño del colgajo (perforación o laceración de tejidos blandos).
- Clase B: daño neurológico (parestesia o disestesia).
- Clase C: daño vascular (hemorragia).
La aparición de algún tipo de daño a nivel neurológico ya sea transitorio o permanente podría provocar la alteración de la satisfacción del paciente con el tratamiento recibido. De ahí que sea vital explicar a los pacientes el riesgo de desarrollo de parestesias o disestesias de los dientes adyacentes y de los tejidos blandos posterior a la realización de este tipo de procedimientos (42).
La mayor complicación en relación a la liberación del colgajo lingual descrita a lo largo de esta revisión viene dada por la presencia de la arteria lingual en esa zona (31). El riesgo de seccionarla lleva implícito un posible edema de glotis y asfixia del paciente (31).
Cordaro y cols (43) quisieron comparar la tasa de complicaciones en función del área donante seleccionada para la obtención del injerto, comparando la sínfisis mandibular con la rama ascendente. Encontraron una mayor tasa de alteraciones temporales y permanentes sensoriales en el grupo del injerto de la sínfisis. Sin embargo la percepción de los pacientes en cuanto a morbilidad no fue superior para ninguno de los dos procedimientos (43).
Las complicaciones tardías se dividen en 4 grupos, de acuerdo a la exposición de la membrana y extensión de dicha exposición, así como la presencia de exudado purulento (40):
- Clase 1: exposición de la membrana <3mm, ausencia de exudado purulento.
- Clase 2: exposición de la membrana >3mm, sin exudado purulento.
- Clase 3: exposición de la membrana, con exudado purulento.
- Clase 4: absceso, sin exposición de la membrana
En este sentido, a nivel prostodóncico es necesario un manejo correcto de la restauración provisional que los pacientes vayan a utilizar durante el periodo de cicatrización para evitar perforaciones del colgajo en el periodo de cicatrización inicial en el que la inflamación podría llegar a ser tan marcada que entre en contacto con el provisional y provoque una dehiscencia de la herida y una exposición del material y/o membrana.
Evaluación de la estética y resultados reportados por los pacientes
Toda la literatura existente en torno a regeneración ósea vertical, independientemente de si se trata en el sector anterior o en el posterior, no reporta resultados de satisfacción de los pacientes. Dos revisiones sistemáticas recientes evalúan los resultados de satisfacción por parte de los pacientes en relación a implantes dentales. Ambas revisiones sistemáticas acaban por llegar a la misma conclusión de que existe la necesidad de consensuar parámetros objetivos y bien definidos para evaluar la estética alrededor de implantes (33, 44). De hecho es interesante que quizá los parámetros con los que la literatura reporta el éxito de este tipo de procedimientos son los cambios óseos marginales y condiciones como esta son imperceptibles para el paciente (33).
Thoma y cols recientemente han realizado un estudio de satisfacción de los pacientes después de procedimientos de regeneración ósea y colocación de implantes en términos de coste, tiempo y morbilidad de los pacientes mediante la realización de cuestionarios (45).
De ahí que cada vez exista más la necesidad de incorporar en este tipo de proyectos de investigación las necesidades y expectativas de los pacientes, la percepción previa y posterior al tratamiento, la satisfacción funcional y la percepción estética del resultado obtenido (46).
Descargar artículo completo
También puede consultar el número 41 de DM-El Dentista Moderno.

Bajo el lema "Abriendo puertas a la colaboración científica", la compañía celebró un encuentro centrado en difundir ciencia e investigación.

Donte Group se convierte en la primera empresa de salud de bucodental en recibir la Certificación Top Employers 2025.

Diversas empresas publicitan en las redes sociales packs vacacionales que incluyen vuelos, alojamiento, visitas culturales y tratamientos bucodentales en tiempo récord, como carillas de composite.
El COEM pone a disposición de sus colegiados un documento con los diez puntos a tener en cuenta de cara a realizar la publicidad de las clínicas dentales y ajustarse a la normativa vigente en la región.

Este año se amplía el rango de edad y se atenderá a la población infantil de 6 a 16 años de la Comunidad de Madrid. Otras novedades son que la facturación pasa a ser mensual, en lugar de trimestral, y que el convenio estará vigente de junio de 2025 a junio de 2026.

Formar parte de Promosalud, el programa más ambicioso e innovador para contribuir desde la consulta dental a la promoción de la salud general y la detección de enfermedades como la hipertensión arterial y/o la diabetes, es muy sencillo.

El especialista en tecnologías de imagen dental anuncia las nuevas tecnologías dentro del ecosistema digital de Dexis, una plataforma impulsada por inteligencia artificial que conecta cada paso del flujo de trabajo digital, desde el diagnóstico hasta la entrega.

El Prof. Dr. Guillermo Pradíes Ramiro, director del Máster en Odontología Restauradora basada en las Nuevas Tecnologías de la Universidad Complutense de Madrid, se adentra en esta entrevista en el cambio de paradigma que supone la integración del flujo digital y su impacto en la formación, así como en la implementación de los protocolos digitales a lo largo de este máster multidisciplinar, entre otros temas.

En un solemne acto, celebrado en el Salón de PSN (Previsión Sanitaria nacional) en Génova 26, Madrid el 19 de junio y presidido por el Prof. Antonio Bascones.

